Les stratégies de réadaptation actuelles pour les lésions du LCA se concentrent principalement sur la restauration de la fonction neuromusculaire par le renforcement des muscles et les exercices de contrôle neuromusculaire. Bien que de multiples facteurs puissent contribuer aux lésions primaires et secondaires du LCA, la fonction neuromusculaire est la plus facilement modifiable, alors que d'autres déficiences potentielles, telles que l'anatomie osseuse ou les hormones circadiennes, ne peuvent pas être facilement modifiées. De même, les objectifs de la rééducation axée sur la fonction neuromusculaire ont traditionnellement consisté à rétablir un mouvement symétrique bilatéral, à introduire des schémas de mouvement plus sûrs et à éviter les positions considérées comme sollicitant excessivement le LCA, telles que le valgus dynamique du genou, l'hyperextension du genou, la rotation interne du tibia ou les stiff landing présentant des angles de flexion minimaux de la hanche et du genou. Ces objectifs sont généralement atteints par des exercices spécifiques portant sur l'amplitude de mouvement, la force musculaire, la perception, la stabilité articulaire, l'endurance et le mouvement fonctionnel. Cependant, il est prouvé que les jeunes athlètes ne réussissent souvent pas à passer de la clinique au terrain de jeu en toute sécurité. Plus précisément, les programmes de réadaptation peuvent améliorer les schémas de mouvement des membres inférieurs associés aux blessures lorsqu'ils sont évalués en laboratoire, mais ces schémas de mouvement améliorés ne sont pas facilement transposables au sport.
Un certain nombre de facteurs peuvent contribuer au manque de transfert des compétences motrices, notamment la non-observance de la réadaptation qui limite l'acquisition des compétences et/ou la relative simplicité contextuelle de la réadaptation clinique par rapport aux exigences intenses d'un environnement sportif de compétition (c'est-à-dire les défis neurocognitifs associés aux défenseurs, aux balles en mouvement, aux cibles, etc). De plus, certaines mesures couramment utilisées, telles que la symétrie bilatérale, peuvent ne pas être aussi importantes qu'on le pensait, car le test la symétrie des hop tests ne reflète pas la symétrie de force quadricipitale. Par ailleurs, le rétablissement de la symétrie des tests de saut n'est pas toujours efficace pour réduire les lésions du LCA. Inversement, les déficits de force des quadriceps sont bien documentés après une ACLR et peuvent fournir un indicateur connexe des déficits résiduels après la chirurgie. En plus des déficits de force relatifs des membres blessés, le membre non blessé souffre généralement d'une diminution de force et de puissance après l'opération, ce qui peut entraîner une altération de la biomécanique et masquer les déficits entre les membres.
Les preuves neuromécaniques émergentes montrent que la biomécanique altérée après une blessure pourrait, en partie, résulter d'altérations non résolues dans tout le système nerveux central (SNC) qui affectent à la fois les membres impliqués et non impliqués à la suite d'une blessure du LCA et d'une reconstruction chirurgicale ultérieure. Par exemple, les patients qui après ACLR présentent une activation cérébrale différentielle liée au genou dans des régions importantes pour l'attention, la vision et l'intégration sensorimotrice par rapport à leurs pairs non blessés : cela indique que certains aspects de la fonction normale du SNC peuvent ne pas être entièrement rétablis par la réadaptation. Ainsi, l'utilisation de stratégies de réadaptation axées sur le système musculo-squelettique peut rétablir une cinématique bilatérale symétrique, mais peut négliger les déficiences critiques du SNC qui permettent, et peuvent même sous-tendre, de subtiles compensations de mouvements prolongés.
Des preuves récentes indiquent que l'intégration des
principes d'apprentissage moteur dans les protocoles de réadaptation peut améliorer la mécanique de réception pour les personnes qui se remettent d'une blessure au LCA et a été théorisée pour améliorer la fonction du SNC de manière plus générale (non spécifiquement aux blessures au LCA). Si l'on considère que les principes classiques d'apprentissage moteur peuvent être facilement mis en œuvre par de légères modifications de l
'instruction verbale et du feedback, ces principes peuvent permettre de surmonter les défauts des protocoles de réadaptation conventionnels du LCA en exploitant les capacités d'adaptation positive du cerveau
en ciblant des mécanismes neuronaux spécifiques grâce à son potentiel de neuroplasticité. Bien que le concept d'application des principes d'apprentissage moteur à la réadaptation et à la prévention des blessures du LCA ait été présenté dans la littérature, les cliniciens, les entraîneurs, les instructeurs et les athlètes n'appliquent pas couramment les principes de la théorie de l'apprentissage moteur dans leur clinique, sur le terrain d'entraînement ou pendant les compétitions sportives. Une étude récente a fourni les corrélations neurales potentielles et les applications de divers principes d'apprentissage moteur à la rééducation du LCA, et un autre rapport a clairement décrit les aspects connexes de l'apprentissage moteur pour les cliniciens visant à améliorer la neuroplasticité adaptative post-LCA, mais aucun des deux rapports n'a discuté des recommandations dans le contexte de la théorie
OPTIMAL (Optimizing Performance Through Intrinsic Motivation and Attention for Learning) de l'apprentissage moteur. Plus précisément, la théorie OPTIMAL identifie trois facteurs et principes d'apprentissage moteur (c'est-à-dire des "piliers") distincts et partiellement indépendants,
motivationnels (attentes accrues, soutien à l'autonomie) et attentionnels (attention externe). La théorie vise à exploiter la capacité de la plasticité du SNC à améliorer le comportement moteur grâce à la
neuroplasticité adaptative. En outre, les piliers de l'apprentissage moteur OPTIMAL peuvent être combinés pour obtenir des effets additifs plus robustes. Néanmoins, un cadre conceptuel pour l'application de la théorie OPTIMAL dans le contexte des stratégies de gestion des blessures du LCA chez les jeunes - y compris la prévention, la réadaptation et la performance physique en général - n'a pas encore été proposé. Une meilleure compréhension du rôle de l'apprentissage moteur sur le SNC pourrait aider les praticiens à « s'approprier » ces méthodes et à les mettre en œuvre dans la pratique. Par exemple, l'application d'approches plus ciblées et plus motivantes peut conduire à une récupération plus confiante, augmentant ainsi la motivation et l'adhésion du patient, ce qui permet d'administrer la dose nécessaire pour rétablir la capacité fonctionnelle après une blessure.
Objectif :
- Résumer la littérature existante concernant le développement du cerveau des jeunes, ainsi que la neuroplasticité associée aux lésions du LCA.
- Fournir un cadre conceptuel pour l'application des piliers de la théorie OPTIMALE afin de tirer profit de la neuroplasticité des jeunes et de susciter les adaptations biomécaniques souhaitables pour soutenir la prévention des blessures (en particulier la réduction du risque de blessure), optimiser les stratégies de réadaptation et améliorer les performances des exercices pour soutenir le jeu des jeunes dans toutes les facettes du sport (Prevention Rehabilitation Exercise Play ; PREP).
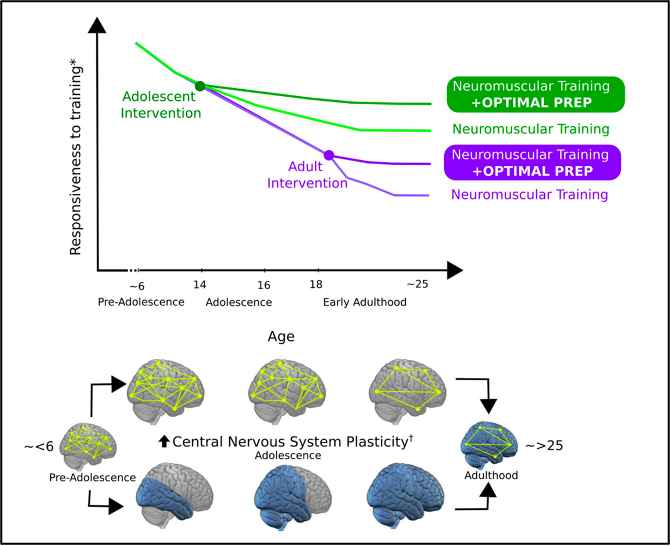
La fenêtre inclusive de l'âge des jeunes de 6 à 25 ans est destinée à recouvrir les périodes où la prévalence et l'incidence des lésions du LCA sont élevées et où les jeunes sont dans un état de plasticité accrue du SNC. Les données du Royaume-Uni et de la Suède montrent que les réparations chirurgicales du LCA sont le plus souvent effectuées chez des patients âgés de 20 à 29 ans. Cependant, les taux de chirurgie chez les patients de moins de 20 ans augmentent rapidement, les rapports de 1997 à 2017 indiquant une multiplication par plus de 20. La fenêtre d'âge des interventions chirurgicales pour les lésions du LCA est par ailleurs modulée par le sexe. Avant la maturation, les garçons semblent être plus exposés aux lésions du LCA ; cependant, après la puberté, le risque et l'incidence des lésions du LCA augmentent de manière disproportionnée chez les femmes. Compte tenu de ces données, combinées au fait que les blessures secondaires sont plus fréquentes chez les jeunes de moins de 20 ans, les jeunes pourraient particulièrement bénéficier de l'OPTIMAL PREP pour améliorer les programmes de prévention des blessures afin de réduire le risque de blessures primaires et secondaires.
Tout au long de ces périodes, et tout au long de la vie plus généralement, les fonctions et la structure du cerveau sont malléables. Cependant, pendant l'enfance et l'adolescence, de nombreux changements fonctionnels et structurels progressifs et régressifs ont lieu jusqu'à ce que des états plus stables soient atteints au cours de la jeune vie adulte. Plus précisément, les données longitudinales d'une vaste étude menée sur 387 sujets âgés de 3 à 27 ans ont montré que, de la petite enfance au début de l'âge adulte, le volume de la matière blanche augmente de façon linéaire (c'est-à-dire qu'il change progressivement) et le volume de la matière grise se développe le long d'une courbe en U (c'est-à-dire qu'il change progressivement puis régresse) qui culmine vers 8,5 ans pour les femmes et 10,5 ans pour les hommes. Ces changements de développement entraînent un renforcement de la connectivité entre des régions cérébrales fonctionnellement liées et spatialement distinctes, ainsi qu'une réduction substantielle de la densité synaptique (également connue sous le nom d'élagage synaptique), ce qui explique la perte de matière grise pendant l'adolescence. Bien que les hommes et les femmes aient tendance à suivre des trajectoires de développement neurologique similaires, l'âge du pic de la matière grise régionale, lorsqu'il y a un passage de la croissance à l'élagage synaptique, est toujours un à deux ans plus tôt pour les femmes que pour les hommes, mais le taux de changement est plus élevé chez les hommes pendant l'enfance et l'adolescence. En raison des trajectoires de développement neurologique des femmes qui atteignent leur sommet plus tôt que les hommes, et de la maturation physique plus précoce chez les femmes que chez les hommes, les chercheurs ont suggéré que l'apparition de la puberté et des hormones sexuelles contribue probablement à l'apparition plus précoce (plus jeune) de l’élagage synaptique.
Au niveau individuel, le calendrier de maturation du cerveau varie ; cependant, les régions cognitives du cerveau d'ordre supérieur, telles que le cortex préfrontal, arrivent généralement à maturité après des régions plus importantes pour le contrôle sensorimoteur, telles que le gyrus postcentral/cortex somatosensoriel primaire. Plus précisément, des données de neuro-imagerie longitudinale prospectives (allant de ~ 4 à ~ 21 ans) indiquent que le volume de matière grise suit une trajectoire de développement d'arrière en avant lors de la transition de l'enfance au début de l'âge adulte, de sorte que les lobes occipital/pariétal se développent avant le lobe frontal. Cependant, dans le contexte du sport, un traitement descendant réussi en plus du fonctionnement sensorimoteur fondamental est essentiel pour maintenir la résistance aux blessures pendant le jeu. Bien que la nature plastique du cerveau soit maintenue tout au long de la vie, les changements importants du cerveau et du comportement chez les jeunes permettent probablement de disposer d'une fenêtre temporelle idéale pour appliquer des interventions qui tirent parti du potentiel accru d'influence des adaptations neuroplastiques.
Des scénarios sportifs complexes illustrent l'importance d'une communication réussie dans tout le système nerveux : les erreurs de traitement peuvent provoquer une blessure traumatique. Par exemple, les blessures au LCA se produisent plus facilement lorsqu'un athlète est distrait sur le plan cognitif (par exemple, un ballon qui arrive avec des défenseurs autour), probablement parce que le SNC n'a pas anticipé, préparé et/ou corrigé une position à haut risque du genou. Ainsi, les boucles perception-action, ou la capacité d'ordre supérieur à intégrer les informations sensorielles aux expériences passées et à préparer et exécuter la réponse motrice appropriée, sont essentielles pour la résistance aux blessures, ce qui justifie des approches qui peuvent fournir une synchronisation développementale entre le traitement descendant et le contrôle sensorimoteur. Un moyen d'y parvenir peut-être l'activité physique, en raison de sa capacité à améliorer à la fois la fonction neurocognitive et le contrôle sensorimoteur chez les adolescents. De plus, la condition physique des jeunes est associée à des profils de microstructure de la matière grise et de la matière blanche plus semblables à ceux des jeunes adultes. Ainsi, les thérapies pour les jeunes peuvent favoriser une résistance accrue aux blessures en soutenant le développement d'un traitement descendant à un âge plus précoce, ou au moins en décalant la chronologie de la maturation pour qu'elle se produise davantage en coopération avec la maturation du cortex sensorimoteur.
Des cadres d'entraînement uniques ont été développés dans cet objectif et soutenus pour être mis en œuvre chez les jeunes athlètes afin de réduire la probabilité de tels scénarios de blessures. Bien que la coordination motrice se développe naturellement, la création d'environnements d'apprentissage optimaux pour l'activité physique et de stratégies d'apprentissage moteur individualisées peut renforcer l'automatisme du contrôle moteur et la rétention du comportement moteur. Pour créer des environnements d'apprentissage optimaux, il convient également de tenir compte des limites de la littérature sur l'apprentissage moteur. En particulier, de nombreuses études classiques utilisent des termes tels que « pratique » ou « acquisition » interchangeables avec « entrainement », car elles se sont appuyées sur des interventions à court terme d'un ou deux jours et sur des évaluations de « rétention/apprentissage » après des périodes de repos aussi courtes que 20 minutes et généralement pas plus de 24 heures. Bien qu'elles constituent toujours des contributions importantes à la littérature, les différences nuancées entre la performance motrice et l'apprentissage moteur ne sont pas toujours clairement délimitées, notamment en ce qui concerne la possibilité de conserver un comportement appris pendant une période prolongée. Il est absolument nécessaire de créer des possibilités d'enseignement et d'apprentissage nouvelles et individualisées qui favorisent le neurodéveloppement moteur à long terme et le maintien des adaptations d’entrainement.
Un exemple d'un tel environnement est l'entraînement neuromusculaire intégré qui comprend des exercices de force et de conditionnement généraux et spécifiques, tout en stimulant les processus neurocognitifs et sensorimoteurs, ce qui peut réduire le risque de lésions du LCA. Bien que l'influence mécanique de ces programmes sur le développement neurologique soit essentiellement théorique, la littérature existante indique que la neuroplasticité des jeunes est malléable pour des adaptations de protection renforcées par des interventions. Les approches multimodales combinées dans la théorie OPTIMALE peuvent fournir une voie pour améliorer le développement moteur chez les jeunes athlètes permettant d’améliorer la résistance aux blessures tout au long de la vie. La récente prolifération de la recherche sur la neuroplasticité associée aux lésions du LCA a révélé des altérations distinctes du SNC (à l'aide de méthodes telles que l'imagerie par résonance magnétique fonctionnelle (IRMf), la stimulation magnétique transcrânienne, etc, ce qui permet d'appliquer des techniques innovantes capables de traiter simultanément le mouvement et le dysfonctionnement du SNC chez les jeunes, telles que les stratégies OPTIMAL PREP. Pour étayer les sections neurophysiologiques ultérieures relatives aux lésions du LCA, la figure 1 est fournie comme référence générale concernant l'anatomie du SNC liée au contrôle neuromusculaire.
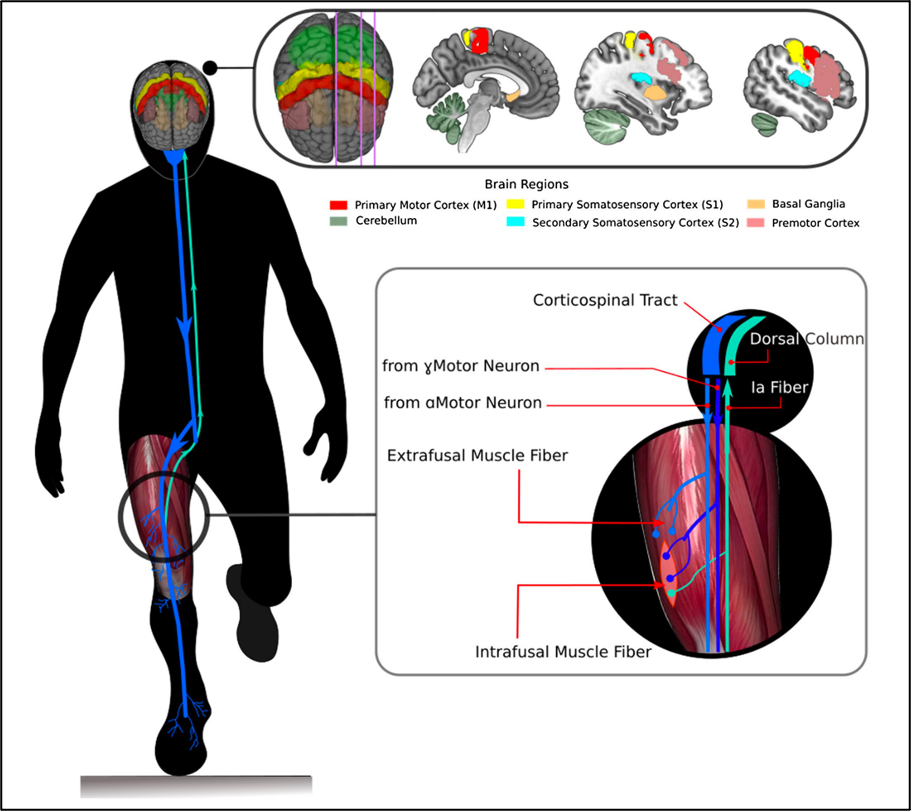
L'un des facteurs à l'origine de la nouvelle étude sur la neuroplasticité et les lésions du LCA provient de données indiquant que ces incidents se produisent généralement dans des environnements dynamiques qui impliquent simultanément de multiples demandes de traitement neural (par exemple, l'intégration des entrées de vision et de proprioception avec la prise de décision cognitive lorsqu'un athlète tente de naviguer à travers deux défenseurs). Les preuves indirectes de dysfonctionnement du SNC, telles que les mesures neurocognitives du temps de réaction et de la mémoire, indiquent une prédisposition potentielle aux lésions du LCA, qui est unique par rapport aux mesures neuromusculaires classiques ou biomécaniques associées au risque de lésions du LCA. En outre, les données émergentes sur le dysfonctionnement direct du SNC lié aux lésions du LCA (en particulier dans le cerveau et la moelle épinière) ont proliféré et entrent généralement dans l'une des trois catégories suivantes ( dans l'ordre de la plupart des preuves empiriques ): (1) altérations du SNC à la suite d'une lésion du LCA (2) altérations du SNC qui sont associées à une biomécanique à haut risque de lésion du LCA (par exemple, biomécanique aberrante du plan frontal) et (3) dysfonctionnement du SNC identifié avant une future lésion du LCA.
Des preuves émergentes ont montré que les athlètes ayant un mauvais contrôle neuromusculaire (observé par des pics de moments externes d'abduction du genou élevés lors d’un drop jump), mais n’ayant pas subi de blessure ou pas encore, ont démontré une activité électrocorticale au repos qui peut signifier que le SNC ne peut pas passer efficacement de l'état de repos à l'état de mouvement. Les améliorations technologiques ont permis de faire progresser ce domaine de recherche.
Les résultats préliminaires de notre laboratoire ont révélé une augmentation de l'angle out-of-plan (frontal) du genou associée à une altération de l'activité cérébrale dans des régions importantes pour l'attention, le contrôle sensorimoteur et l'intégration sensorimotrice, alors qu'aucun corrélat neural similaire in-plane (sagittal) n'a été identifié.
Cumulativement, la littérature émergente avec mesure simultanée de la fonction du SNC et de la biomécanique des membres inférieurs indique des liens neuronaux distincts associés à une biomécanique à haut risque de lésion du LCA.
Des variantes des méthodes et techniques susmentionnées sont également apparues comme des approches pertinentes pour étudier les altérations du SNC susceptibles de provoquer des lésions du LCA. À notre connaissance, seules deux études préliminaires ont utilisé de façon prospective de telles mesures directes - en particulier l'IRMf au repos pour évaluer le dysfonctionnement du SNC avant une lésion du LCA. Ces deux études, l'une portant sur le football masculin et l'autre sur le football féminin, ont révélé une connectivité fonctionnelle réduite entre des régions importantes pour le contrôle sensorimoteur dont certaines sont illustrées à la figure 1 - chez les athlètes qui ont subi une blessure par rapport à leurs pairs non blessés. On a supposé que la réduction de la connectivité fonctionnelle représentait une
prédisposition potentielle aux lésions du LCA, reflétant peut-être une mauvaise fonction sensorimotrice du SNC qui entravait le contrôle neuromusculaire. Les résultats prospectifs associant la fonction du SNC à une biomécanique aberrante indiquent que la fonction du SNC devrait être prise en compte au même titre que la fonction biomécanique et musculaire dans les stratégies de prévention des blessures.
Collectivement, les données de TMS, de l'EEG et de l'IRMf/IRM concernant les lésions du LCA ont révélé des altérations distinctes au sein du SNC qui pourraient être ciblées par des traitements, en particulier chez les jeunes qui sont propices pour des adaptations cérébrales protectrices. En particulier, la solide littérature comportementale qui soutient les « piliers » de la théorie OPTIMAL de l'apprentissage moteur, ainsi que les mécanismes neuronaux théorisés de chaque principe, pourraient potentiellement être utilisés pour cibler de manière unique la neuroplasticité entourant les lésions du LCA. D'autres publications fournissent des exemples plus tangibles de la manière dont les stratégies OPTIMAL PREP, telles que l'entraînement neuromusculaire « augmenté », pourraient être utilisées pour promouvoir la résistance aux blessures.
Pour améliorer l’application clinique, nous avons axé le commentaire actuel sur la neuroscience des lésions du LCA. Malgré les facteurs liés au sexe et à l'âge du développement neurologique et, plus généralement, des lésions du LCA, les stratégies OPTIMAL PREP sont conçues pour être indépendante au sexe. Cependant, les stratégies OPTIMAL PREP peuvent démontrer une efficacité accrue si elles sont mises en œuvre dès le plus jeune âge, mais
des recherches futures et des données justificatives sont nécessaires pour définir et optimiser le meilleur moment pour appliquer ces stratégies d'intervention. En outre, nous soulignons que ce cadre est également applicable à l'amélioration de la motricité pour la prévention des blessures, l'amélioration des performances et la gestion d'autres affections musculo-squelettiques chez les jeunes, telles que la douleur fémoro-patellaire. Les stratégies OPTIMAL PREP offrent aux praticiens un potentiel illimité pour appliquer des techniques qui ciblent les altérations neurales susmentionnées. Par exemple, un clinicien pourrait chercher à rééquilibrer l'activité cérébrale de ses patients en faveur de l'activation sensorimotrice en utilisant une focalisation attentionnelle externe.
De plus, ces stratégies sont pertinentes pour le contrôle moteur en général et sont conçues pour être indépendantes des lésions du LCA. Plus précisément, la population ciblée par les stratégies OPTIMAL PREP n'a pas besoin de partager un dysfonctionnement neuronal « chevauchant » celui examiné pour les lésions du LCA, ni même d'avoir un dysfonctionnement mesurable du SNC au départ pour que ces stratégies soient potentiellement efficaces. Le développement structurel normal lié à l'âge, de l'enfance à l'adolescence, de la direction des fibres de la substance blanche et du volume de la substance grise sont étroitement liés. Les piliers motivationnels de la théorie OPTIMAL, qui comprennent le soutien à l'autonomie et les attentes accrues, pourraient être particulièrement adaptés pour exploiter ces processus de développement neurologique dans le cadre des stratégies OPTIMAL PREP. Ci-dessous la figure 2 qui résume notre cadre théorique pour appliquer les stratégies OPTIMAL PREP pour améliorer la résistance aux blessures en capitalisant sur une plasticité accrue du SNC.