Les recherches ont montré que les facteurs de risque d'un mauvais rétablissement comprennent :
- Des antécédents de traumatisme crânien (antérieur)
- Un état de santé mentale préexistant
- Une attention médicale tardive (y compris les patients qui tardent à se faire soigner)
- Un âge avancé
- Une adaptation inadaptée et une gravité accrue des symptômes aigus
- Il est de plus en plus évident qu'une identification précoce et de bons conseils en matière de prise en charge améliorent le rétablissement à long terme.
Étant donné que jusqu'à 95% des commotions cérébrales (TBI) sont classées comme étant de gravité légère, de nombreuses lésions peuvent être traitées en dehors du contexte hospitalier. Les cliniciens doivent prendre en compte un certain nombre d'indicateurs cliniques et de facteurs de risque dans le cadre de la prise de décision concernant le parcours de soins approprié pour un patient. Deux échelles sont le plus souvent utilisées : le Sports Concussion Assessment tool (SCAT 5) et le Rivermead Post Concussion Scale (RPQ).
Le SCAT-5 a été conçu spécifiquement pour le contexte sportif afin de faciliter l'identification et le diagnostic des commotions cérébrales. Mais son utilité dans un contexte de soins primaires difficile, car il est impossible de l’utiliser en moins de 10 minutes. Les propriétés psychométriques du SCAT-5 ont également été jugées médiocres et ses auteurs ont reconnu son rôle limité dans le suivi de la récupération et l'aide à la décision de retour au jeu/sport. De plus, il existe peu de preuves que le SCAT-5 soit une mesure unidimensionnelle de la gravité.
Les échelles de symptômes, telles que la RPQ, ont été conçues pour le contexte de la recherche afin d'aider à déterminer le type et la fréquence des symptômes ressentis après un TBI. Cependant, il a été constaté que la structure factorielle sous-jacente de la RPQ varie considérablement, ce qui rend difficile l'utilisation des scores totaux ou des sous-échelles dans la prédiction des résultats, et son utilité est limitée dans la prise de décision concernant le cheminement clinique.
L'utilisation de différents outils et protocoles en matière de commotions cérébrales dans différents contextes situationnels et dans différents sports est source de confusion et d'inefficacité pour les cliniciens et les patients, ce qui accroît les variations dans la prestation des soins de santé. C’est pourquoi, Theadom et al. (2021) se sont intéressés à ce sujet afin de développer et valider un outil rapide et fiable de dépistage des lésions cérébrales lors de l’évaluation initiale. Cette étude s’intitule : L'outil de dépistage des lésions cérébrales (BIST) : Développement d'un outil, structure factorielle et validité.
Un groupe d'experts cliniques (CEG) a été créé, il est composé de médecins généralistes, de médecins du sport, de kinésithérapeutes, d'infirmières en traumatologie, de psychologues, de chercheurs en TBI et de représentants financiers des services.
Après l'examen par le CEG de la littérature et des outils d'évaluation existants par rapport aux besoins et à l'objectif identifiés, un certain nombre de limitations clés ont été identifiées :- Présence de termes complexes qui peuvent empêcher une bonne compréhension des questions par le patient (par exemple, nausée et sensibilité au bruit)
- Prise de décision clinique difficile (orienter vers le service des urgences ? orienter vers un traitement spécialisé précoce ? soins primaires simples ?)
- Temps nécessaire à la réalisation du SCAT-5.
Sur la base des contraintes identifiées, le CEG a déterminé la nécessité de développer une nouvelle mesure des symptômes appelée Brain Injury Screening Tool (BIST).
Le CEG a identifié 11 éléments qui pourraient être évalués dans les 24 heures suivant la blessure et quatre éléments supplémentaires qui pourraient être évalués si la personne se présentait 24 heures après la blessure. Les éléments supplémentaires ont été inclus pour permettre une évaluation plus complète des symptômes et pour surveiller le rétablissement. Le projet de BIST a été soumis à la consultation de praticiens extérieurs au CEG travaillant en milieu clinique, afin d'obtenir un premier retour d'information et d'identifier les obstacles opérationnels à une éventuelle mise en œuvre. Pour déterminer la validité initiale de l'outil, une étude transversale a été réalisée auprès de 163 personnes ayant subi un traumatisme léger. Ils ont ensuite été randomisés dans l'enquête Qualtrics pour recevoir l'une des combinaisons d'évaluations suivantes : le BIST et l'échelle de symptômes du SCAT-5, ou le BIST et la RPQ pour déterminer la validité concurrente. À la fin de l'enquête, les participants ont été invités à commenter la façon dont ils ont trouvé le BIST.
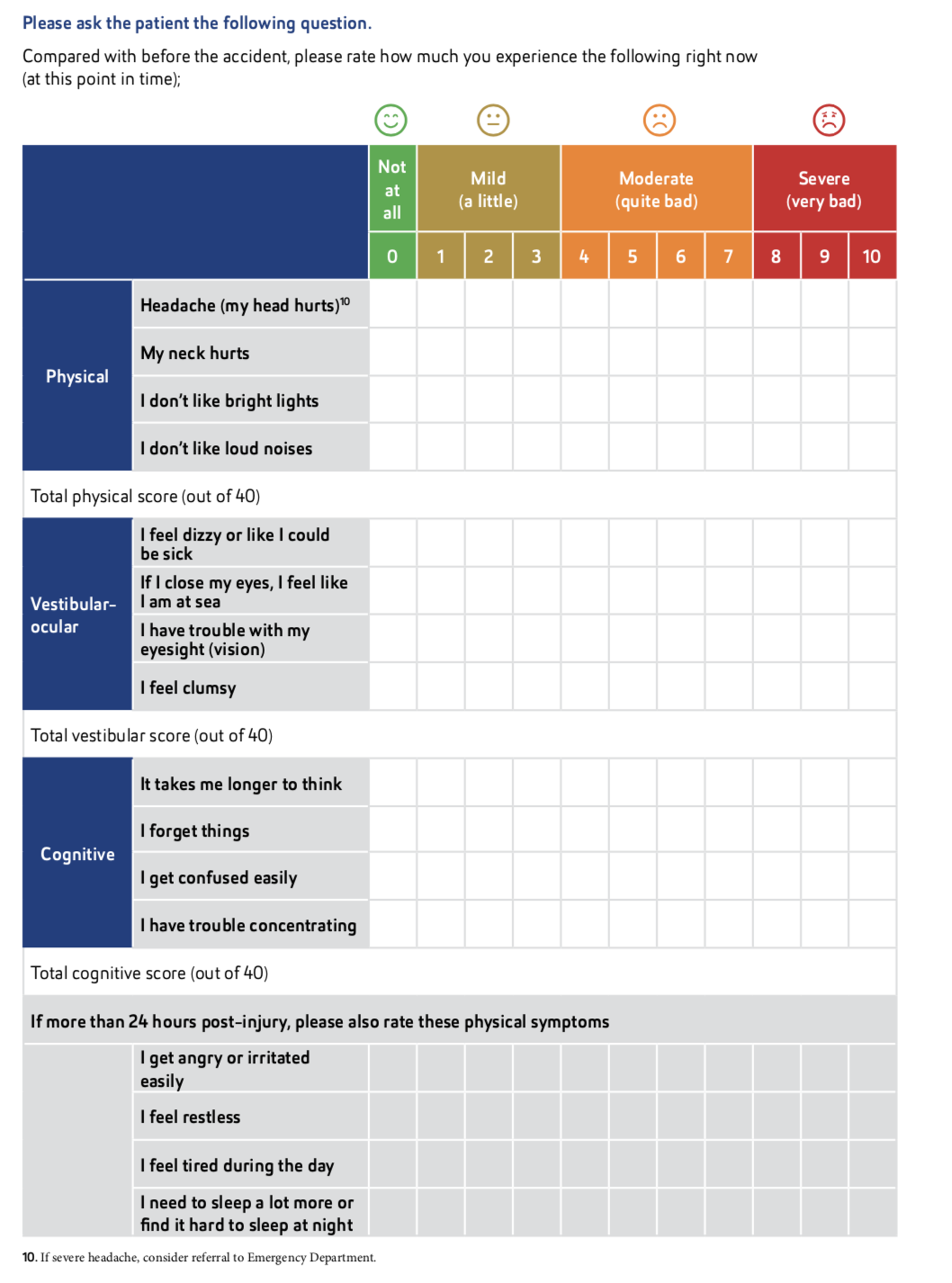
Le BIST se compose de deux parties. La première comprend neuf questions permettant de déterminer si un patient présente un "risque élevé", par le biais d'une description de ce qui s'est passé et de questions spécifiques visant à identifier tout "red flags" ou indicateur clinique suggérant que la personne doit être hospitalisée de toute urgence (par exemple, des vomissements répétés). Le deuxième volet comprend une échelle de rapport de symptômes en 15 points. Les personnes sont invitées à indiquer dans quelle mesure elles ressentent les symptômes énumérés sur une échelle de 0 (pas du tout) à 3 (grave). Il est possible de l’utiliser dès l’âge de 8ans.

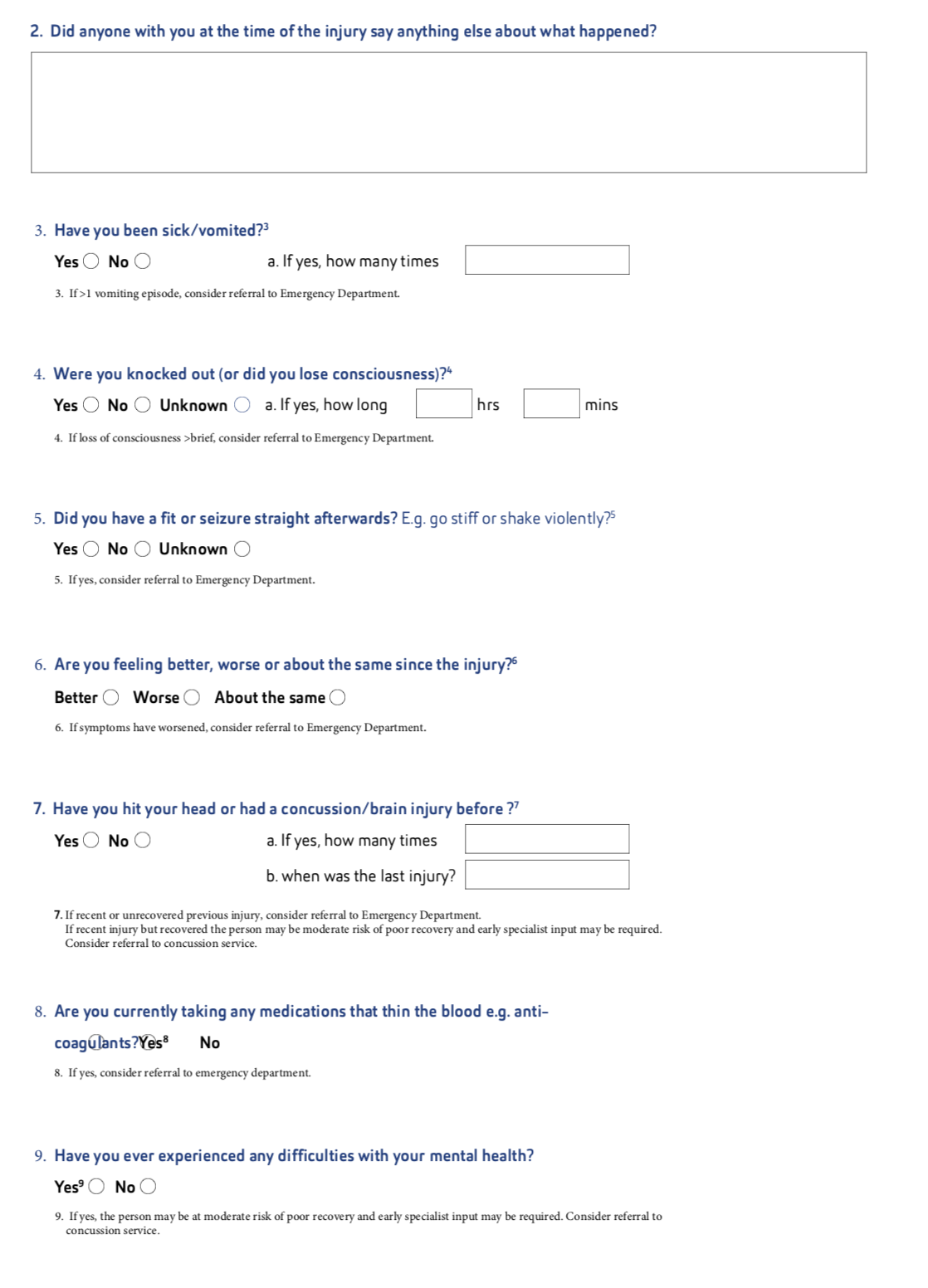

Le SCAT-5 a été conçu pour faciliter l'évaluation d'une commotion cérébrale présumée dans un contexte sportif chez les personnes âgées de plus de 13 ans. Une version enfant du SCAT-5 est disponible pour les personnes âgées de 5 à 12 ans. Il peut également être utilisé comme mesure de référence avec les athlètes pour permettre la comparaison avec les réponses post-blessure. Le SCAT-5 se compose d'un bref historique médical pertinent, de signes observables, d'un dépistage cognitif et neurologique et d'une évaluation des symptômes. Il est répété au fil du temps pour surveiller la récupération dans le sport et appuyer le diagnostic de commotion cérébrale. Il ne peut être administré que par un professionnel de la santé qualifié. L'échelle des symptômes comprend 22 symptômes évalués sur une échelle de 0 (aucun) à 6 (sévère). Le SCAT-5 a démontré une fiabilité test-retest élevée et une cohérence interne adéquate.
La RPQ évalue la présence et la gravité de 16 symptômes communément ressentis après une lésion cérébrale par rapport à la situation avant la lésion. Les participants évaluent chaque symptôme sur une échelle de cinq points allant de 0 (absent) à 4 (problème grave). La RPQ a été conçu pour les adultes âgés de 18 ans et plus ayant subi une lésion cérébrale légère ou modérée. La RPQ a démontré une excellente fiabilité test-retest et une excellente cohérence interne.
Les discussions avec les cliniciens et les prestataires de services sur l'échelle de réponse de 0 à 3 ont indiqué qu'
une échelle de 0 à 10 serait préférable, car elle est conforme aux conseils cliniques qui préconisent le suivi des symptômes sur une échelle de 0 à 10 et permet de détecter des changements mineurs dans les symptômes au fil du temps. Il a également été suggéré qu'il était nécessaire d'être
plus clair sur les critères qui placent les patients dans la catégorie de risque élevé, moyen ou faible. Une question supplémentaire sur
l'impact des symptômes sur la personne et sa vie a également été proposée comme mesure plus globale de l'impact, les symptômes n'étant pas toujours en corrélation avec l'impact sur la vie d'une personne.
Les scores totaux de l'échelle de symptômes du BIST variaient entre 0 et 44, avec un score médian de 15 (intervalle interquartile de 15,75). Le coefficient alpha de Cronbach pour les 15 items de l'échelle de symptômes du BIST était de 0,94, indiquant une excellente fiabilité de l'échelle. Cela suggère que les 15 items de l'échelle BIST sont étroitement liés et mesurent le même concept. Ce résultat se compare favorablement aux données précédentes concernant la RPQ (0,95) et le SCAT (0,94).
Les résultats de cette étude apportent un éclairage initial quant à la lisibilité, à la fiabilité et à l'utilisation de la BIST. Cependant, certaines modifications ont été mises en évidence, notamment sur la formulation de certaines phrases et sur l'échelle de réponse qui est passée de 0-3 à 0-10.
Le temps nécessaire pour remplir le BIST et la lisibilité des items relatifs aux symptômes confirment son utilité potentielle dans des environnements cliniques surchargés afin de favoriser la cohérence des soins. Il a été démontré que les patients pouvaient facilement remplir eux-mêmes l'échelle des symptômes (deuxième composante du BIST). L'automatisation du BIST pourrait aider les cliniciens dans l’évaluation et faciliter le processus de suivi des symptômes en permettant aux patients de remplir les items de symptômes au fil du temps et en fournissant des graphiques pour suivre le parcours de guérison. Cette automatisation de l'outil peut également permettre de collecter de grandes quantités de données facilement accessibles, permettant ainsi d'appliquer de nouvelles méthodes statistiques et d'apprentissage automatique pour construire des modèles prédictifs afin d'aider à établir des scores limites pour affiner les parcours de soins et les facteurs affectant le pronostic.






