Concepts cliniques actuels : rééducation des lésions des ischio-jambiers
Jun 16
/
Arnaud BRUCHARD
Hickey, Opar, Weiss et Heiderscheit viennent de publier en juin 2021 une revue narrative dans le Journal of Athletic Training qui a pour but de fournir aux praticiens les informations contemporaines fondées sur des données probantes nécessaires à la mise en œuvre des meilleures pratiques de réadaptation des athlètes souffrant de lésions aux ischio-jambiers (HSI), afin de promouvoir une performance rapide du Retour au sport (RTS), tout en minimisant le risque de rechute. Même si nous ne partageons pas toutes les parties écrites relatives aux hypothèses proposées, et qu'il y a de nombreuses absences où les preuves sont avérées, nous vous proposons une synthèse, libre de critiques en reprenant les mots des auteurs.
Les points importants de cette revue
Selon les auteurs,
- L'examen clinique n'a pas pour but de poser un diagnostic, mais plutôt d'informer les praticiens sur les besoins de rééducation ou le pronostic de RTS.
- La distance entre la tubérosité ischiatique et le site de provocation maximale de la douleur par palpation et la longueur totale de la douleur palpable doivent être mesurées et surveillées tout au long de la rééducation. Une douleur palpable plus proche de la tubérosité ischiatique ou d'une longueur totale plus importante est associée à une durée plus longue de la rééducation.
- Le risque de HSI augmente de 15 % pour chaque augmentation de 1° de la flexion de la hanche pendant le test de Thomas modifié
- Evaluer la douleur sur une échelle numérique de 0 à 10 pendant le test de force.
- L'imagerie par résonance magnétique (IRM) peut être utilisée pour confirmer le diagnostic de HSI, en identifiant la localisation et l'étendue des lésions tissulaires, mais une classification ou une gradation plus détaillée du HSI basée sur les résultats de l'IRM semble offrir une valeur pronostique négligeable par rapport à l'examen clinique de routine
- La rééducation des HSI devrait être plus conservatrice lorsque l'IRM révèle une rupture du tendon intramusculaire
- Dès que la présence d'un HSI a été confirmée, les interventions de rééducation visant à préparer l'athlète à un RTS rapide, sûre et efficace, doivent être mises en œuvre sans délai.
- Un retour progressif à la course à grande vitesse et au sprint est probablement l'aspect le plus important de la rééducation
- Aucun des exercices du protocole L de Askling ne charge les ischio-jambiers à une intensité élevée pendant les contractions excentriques.
- L'exercice excentrique sous-maximal peut être introduit dès le début de la rééducation des lésions traumatiques aiguës
- Des exercices sous-maximaux en extension de hanche peuvent être introduits dès le début de la rééducation HSI
- Des étirements des ischio-jambiers peuvent être réalisés quatre fois par jour, à partir de 48 heures post HSI.
- Des exercices de technique de course, tels qu'ils sont tolérés au cours des premiers stades de la rééducation des HSI, peuvent être mis en place afin de reproduire des phases du cycle du sprint à des intensités réduites et dans un environnement contrôlé.
- Au fur et à mesure que la rééducation progresse pour inclure un entraînement plus spécifique au sport et la course à grande vitesse, il est important de ne pas négliger complètement les interventions d'exercices clés tels que l'excentrique.
- Tout au long de la réadaptation, des examens cliniques de suivi et des mesures de résultats supplémentaires doivent être utilisés pour surveiller la récupération de l'athlète et informer le processus décisionnel partagé du RTS
- Par rapport à la pratique conventionnelle d'évitement de la douleur, autoriser l'exercice en présence d'une douleur évaluée ≤ 4 sur une échelle d'évaluation numérique de 0 à 10 au cours de la rééducation est sans danger et peut permettre une exposition et une progression plus précoces et bénéfiques.
- Les preuves de la force excentrique des ischio-jambiers en tant que facteur de risque de HSI sont contradictoires et les asymétries après RTS ne sont pas associées à une nouvelle blessure
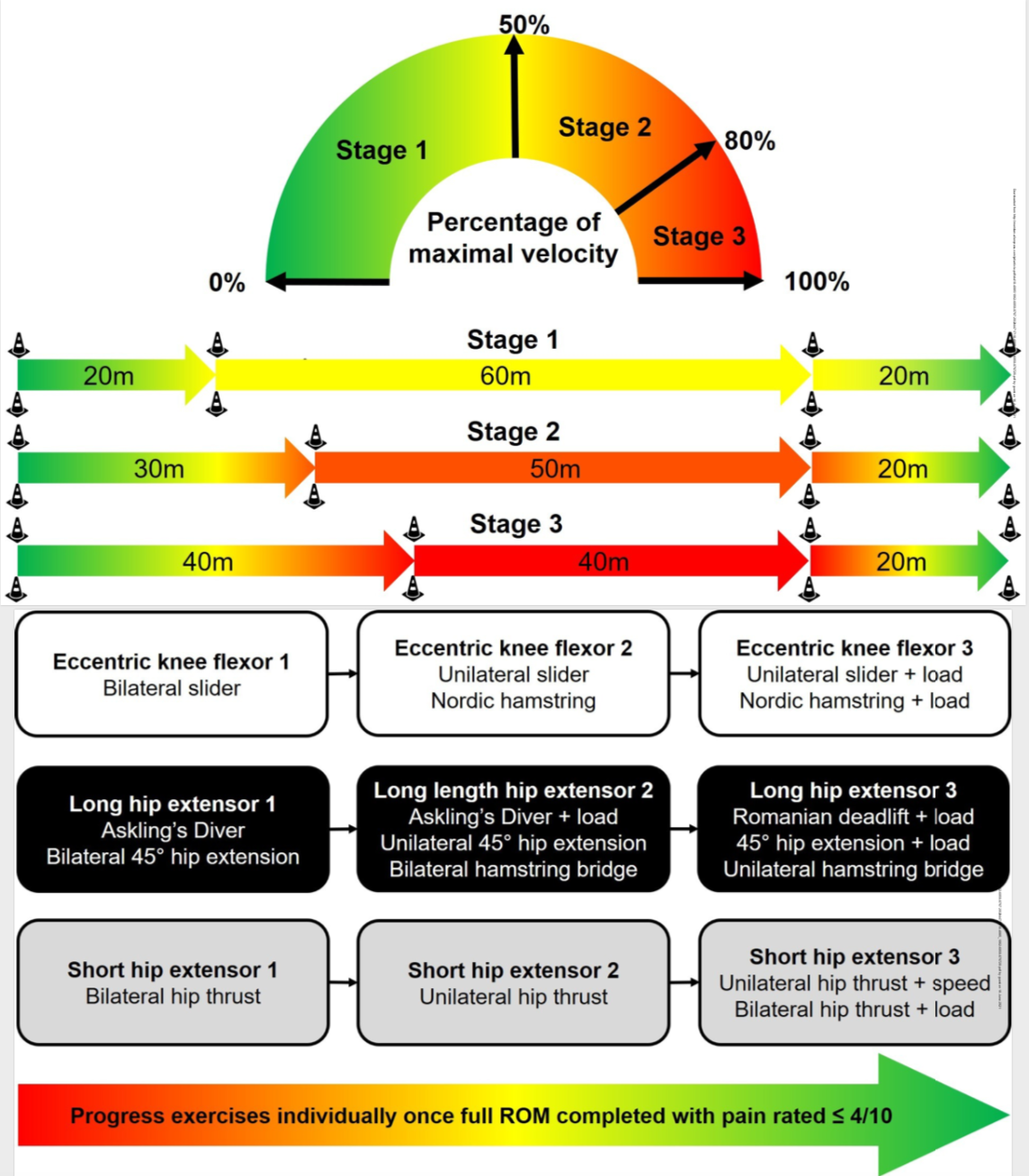
Protocole de course progressif
Les auteurs présentent un exemple de protocole de course progressif en trois étapes, qui est basé sur leur expérience clinique collective, leur compréhension des exigences biomécaniques imposées aux ischio-jambiers pendant la course et l'application de protocoles similaires dans la rééducation des HSI.
- La première étape peut être introduite en toute sécurité lorsque les athlètes peuvent marcher avec une douleur minimale (par exemple, une douleur ≤ 4/10), en progressant d'un jogging lent (~25%) à une course à vitesse modérée (~50%), selon la tolérance.
- Une fois que la course à vitesse modérée peut être tolérée, les athlètes peuvent progresser dans la deuxième étape selon la tolérance, mais ne passent à la troisième étape que lorsque la course à grande vitesse (~80%) peut être effectuée sans douleur, afin de minimiser le risque de HSI.
- Au cours de la troisième étape, la progression vers le sprint maximal (100 %) doit se faire par incréments relativement faibles (~5 %) pour tenir compte de l'augmentation substantielle du travail négatif (c.-à-d. excentrique) requis par les ischio-jambiers à des intensités de course supérieures à 80 % de la vitesse maximale.
- Une fois que la course à grande vitesse et le sprint ont été réalisés, l'exposition ultérieure au cours de la rééducation et du RTS doit être adaptée aux besoins de chaque athlète. Dans la mesure du possible, il convient d'éviter les pics importants de volume de course à grande vitesse afin de réduire le risque ultérieur de HSI.
Absence de preuves
Malheureusement pour les praticiens, de nombreuses interventions ne disposent toujours pas d'une base de données probantes pour soutenir ou réfuter leur mise en œuvre au cours de la réadaptation des HSI. C'est pourquoi, les auteurs de cette revue expliquent que selon eux, l'absence de preuves n'équivaut pas nécessairement à une preuve d'absence. Dans ces cas, les praticiens doivent faire preuve d'esprit critique et trouver une justification solide pour expliquer pourquoi une intervention proposée peut améliorer les résultats de la réadaptation. Par exemple, il se peut qu'il n'y ait pas de preuves directes qu'une certaine intervention améliore les résultats lorsqu'elle est mise en œuvre dans le cadre de la réadaptation. Au lieu de cela, il peut y avoir des preuves chez les athlètes non blessés qu'une intervention conduit à des adaptations souhaitables, ce qui est présumé conduire à de meilleurs résultats de réadaptation.
Toujours selon les auteurs, jusqu'à ce que la recherche évolue et soit menée notamment sur les facteurs de risque de rechute, les praticiens doivent être conscients du peu de preuves disponibles et utiliser une approche pragmatique et heuristique, qui prend en compte la nécessité pour les athlètes d'être capables de 1) dépasser les niveaux pré-blessure (si ces données existent) dans les variables considérées comme des facteurs contribuant à la blessure initiale (par ex, longueur du fascicule de la longue portion du biceps fémoral) ; 2) permettre la résolution de l'asymétrie entre les jambes qui survient en réponse à la pathologie (p. ex. asymétrie du ROM et de la force) ; et 3) assurer une exposition suffisante aux variables clés requises pour maximiser la performance lors du RTS (p. ex. course à grande vitesse).
Enfin, les auteurs déclarent que bien qu'il n'y ait pas de consensus clair concernant le RTS, la résolution de la douleur, la symétrie (<10-15% d'asymétrie) lors des tests de ROM et de force, la réalisation de tests de performance/fonctionnels sur le terrain et la composante psychologique sont les variables les plus pragmatiques à prendre en compte par les praticiens. En outre, il est largement admis que le processus de RTS doit impliquer une décision partagée entre le joueur, le personnel médical de l'équipe et les staffs techniques/physiques.
Toujours selon les auteurs, jusqu'à ce que la recherche évolue et soit menée notamment sur les facteurs de risque de rechute, les praticiens doivent être conscients du peu de preuves disponibles et utiliser une approche pragmatique et heuristique, qui prend en compte la nécessité pour les athlètes d'être capables de 1) dépasser les niveaux pré-blessure (si ces données existent) dans les variables considérées comme des facteurs contribuant à la blessure initiale (par ex, longueur du fascicule de la longue portion du biceps fémoral) ; 2) permettre la résolution de l'asymétrie entre les jambes qui survient en réponse à la pathologie (p. ex. asymétrie du ROM et de la force) ; et 3) assurer une exposition suffisante aux variables clés requises pour maximiser la performance lors du RTS (p. ex. course à grande vitesse).
Enfin, les auteurs déclarent que bien qu'il n'y ait pas de consensus clair concernant le RTS, la résolution de la douleur, la symétrie (<10-15% d'asymétrie) lors des tests de ROM et de force, la réalisation de tests de performance/fonctionnels sur le terrain et la composante psychologique sont les variables les plus pragmatiques à prendre en compte par les praticiens. En outre, il est largement admis que le processus de RTS doit impliquer une décision partagée entre le joueur, le personnel médical de l'équipe et les staffs techniques/physiques.
L'article
Current clinical concepts: hamstring strain injury rehabilitation
Jack T. Hickey; David A. Opar; Leigh J. Weiss; Bryan C. Heiderscheit. J Athl Train (2021)
https://doi.org/10.4085/1062-6050-0707.20
Copyright © 2026
Write your awesome label here.


