Méthode
Participants
Des athlètes élites et amateurs des cliniques du Docteur Reboul de Bordeaux et Paris soufrant d’AGP de plus de 4 semaines et défini par une ou plusieurs entités d’atteintes ont été inclus à l’étude. Les critères d’exclusion étaient une classification d’AGP de type hanche, d’autres causes de douleur à l’aine ou la présence d’une chirurgie dans la région de l’aine l’année précédente.
Acquisition des dessins de la douleur
Les athlètes ont dessiné leur douleur à l’aine sur un modèle de corps humain digital de haute résolution grâce à l’application web Navigate Pain Web (Aglance Solution Aps, Denmark) et une tablette. Le modèle de corps humain montre clairement les détails anatomiques autour de la région de l’aine et fournit un espace considérable pour dessiner. L’application inclut aussi la possibilité de zoomer et manœuvrer pour augmenter la précision du dessin. Comme les entités inguinales peuvent engendrer des symptômes neurologiques s’étendant jusqu’au scrotum, un modèle de corps humain additionnel détaillant les parties génitales est joint.
-
Dessinez une ou plusieurs zones de douleur à l’aine sur l’image
-
Choisissez différentes couleurs en fonction du type et de l’intensité de la douleur
-
Dessinez le plus précisément possible et au meilleur de vos capacités
-
Coloriez l’ensemble des régions douloureuses et évitez d’entourer ou de marquer par une croix la région de la douleur
Tous les participants pouvaient choisir entre neuf qualités de douleur différentes telles que douleur sourde, brûlante, pulsatile, lancinante, picotements, électriques, engourdissements, froid et démangeaisons). (Figure 1) Les patients pouvaient choisir le terme « douleur » s'ils ne pouvaient pas déterminer la qualité de la douleur ou s'ils préféraient utiliser ce terme. Il était possible d'utiliser plusieurs descripteurs de douleur dans un seul dessin de douleur.
Immédiatement après avoir sélectionné une qualité de douleur, l'application invite l'utilisateur à sélectionner une intensité légère, modérée ou sévère, correspondant respectivement à une échelle numérique d'évaluation de la douleur de 0 à 4/10, 5 à 7/10 ou 8 à 10/10.
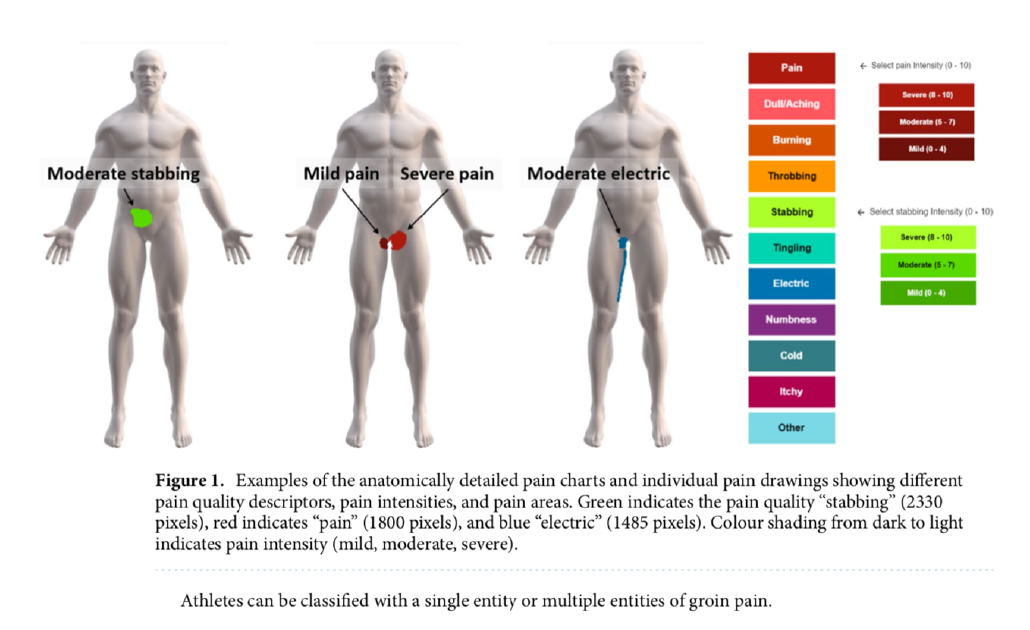
Diagnostic clinique
-
Adductor Related Groin Pain : Sensibilité à la palpation des adducteurs et douleur à la contraction resistée
-
Iliopsoas-related Groin Pain : Sensibilité à la palpation de l’iliopsoas et douleur à la contraction résistée et étirement des fléchisseurs de hanche
-
Inguinal-related Groin Pain : Douleur dans la région du canal inguinal et sensibilité du canal inguinal. Pas de hernie inguinale palpable. Douleur aggravée à la contraction résister des abdominaux ou lors de la manœuvre de Valsalva / de toux / d’éternuement.
-
Pubic-related groin pain : Sensibilité à la palpation de la symphyse pubienne et de l’os adjacent.
Les athlètes peuvent être classés dans une ou plusieurs entités de douleur à l’aine.
Bilan de la région douloureuse
Pour chaque dessin de la région douloureuse, exprimée en pixel, est associé un questionnaire auto rapporté de description et d’intensité de la douleur.
Évaluations de la latéralité et de la symétrie de la douleur
Chaque dessin de douleur a été évalué pour sa latéralité et noté comme ayant une douleur unilatérale ou bilatérale par un évaluateur non impliqué dans les soins cliniques. La douleur bilatérale a été évaluée lorsque la zone de douleur traversait la ligne médiane du diagramme corporel. Tous les dessins de douleur bilatérale ont été classés comme symétriques, symétriques en bordure, ou asymétriques selon des travaux antérieurs et confirmés par un évaluateur clinique.
Résultats
Caractéristiques des participants
249 patients éligibles potentiels ont réalisé les dessins de la douleur. Sur ceux-ci, 65 ont été exclus à cause d’une chirurgie dans l’année précédente, 11 ont été exclus pour une chirurgie d’AGP sur la même localisation, 5 ont été exclus pour un diagnostic d’AGP de type hanche, et un pour une douleur à l’aine d’une autre cause.
167 athlètes dont 15 femmes ont donc été inclus, d’une moyenne d’âge de 33 ans, et d’une large gamme de sport. Le sport le plus fréquent était le football (n=67, 41%), suivi par la course (n=36, 22%) et le rugby (n=16, 10%). La majorité (74%) des patients étaient amateurs, alors que 26% étaient semi-professionnels ou professionnels.
Diagnostic clinique
Sur les patients inclus, 88 ont été classés avec une seule entité d’AGP, alors que 79 avaient de multiples entités (64 en avaient 2, 15 en avaient 3). (Tableau 1).
Au total, l’entité la plus représentée était l’entité adducteur (n=104) suivi de l’entité inguinale (n=75) suivi de l’entité iliopsoas (n=41) et pubis (n=41).
Il y avait une proportion légèrement supérieure d’entités cliniques unilatérales (n=95%, 57) contre bilatérales (n=72, 43%).
Sur les athlètes confirmés avec des entités cliniques bilatérales (n=72), 38% (n=27) ontdémontré des patterns de douleur symétriques et 21 % (n=15) une symétrie en bordure.
Distribution de la douleur
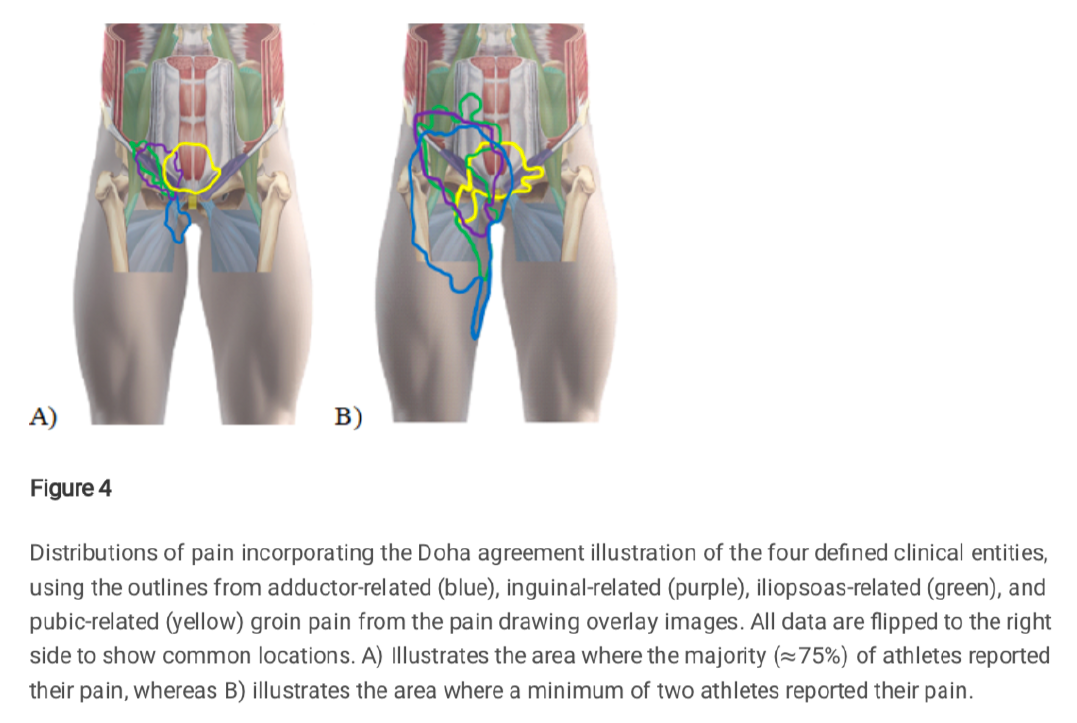
Les cartes de superposition de la douleur ont montré une distribution couvrant la plupart des régions de l’aine en suivant un pattern triangulaire, s’étendant de l’épine iliaque antérosupérieure à la ligne blanche médialement, et distalement au-delà du condyle fémoral médial. (Figure 2)
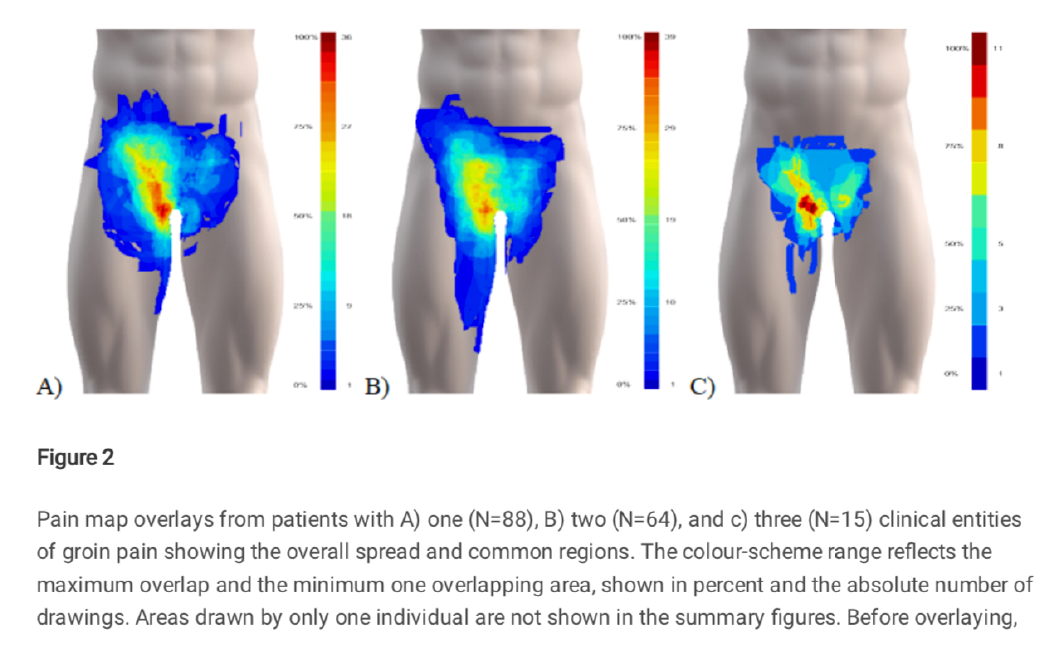
Aucun patient n’a dessiné sur la région du scrotum.
Les cartes de superposition de la douleur pour les patients classés avec une seule entité ont différé visuellement entre les différentes entités cliniques. (Figure 3)
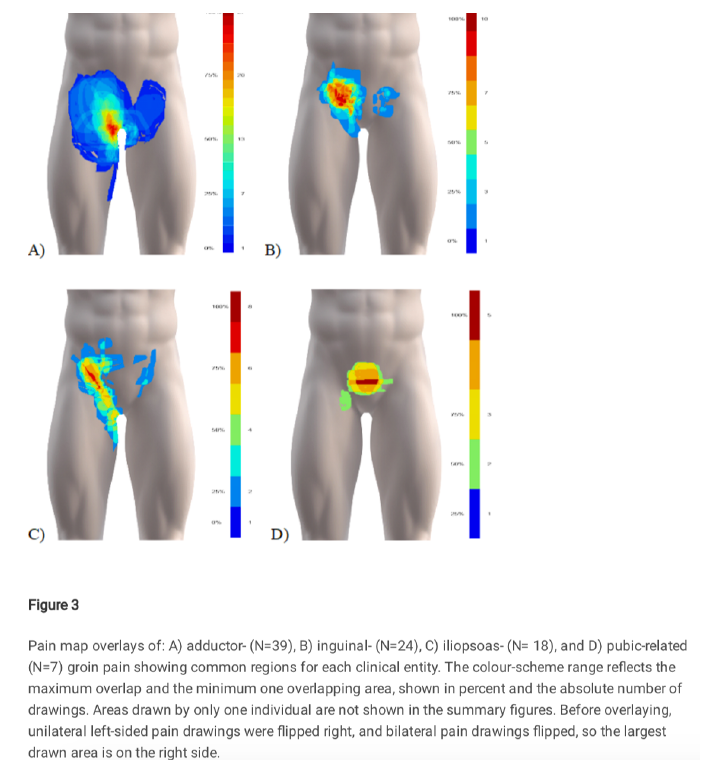
Les régions les plus fréquentes de douleur pour chacune des entités cliniques (marqué en orange / rouge sur la figure 3) et souligné sur la figure 4A) apparaissent comme état équivalent aux régions de douleur attendues pour 3 des entités cliniques.
Pour l’AGP de type adducteur, la douleur la plus fréquente correspondait à l’insertion proximale du long adducteur. Pour l’AGP de type inguinale, cela correspondait au canal / ligament inguinal, et pour le pubis, la douleur était centrale (légèrement cranialement à la symphyse pubienne). À l’inverse, pour l’AGP de type iliopsoas, les dessins des athlètes s’étendaient médialement par rapport à la localisation du muscle ilio-psoas.
Région douloureuse, durée et intensité
La surface de description de la douleur (comptage des pixels) a différé en fonction du nombre d’entités cliniques diagnostiquées (p<0,001)
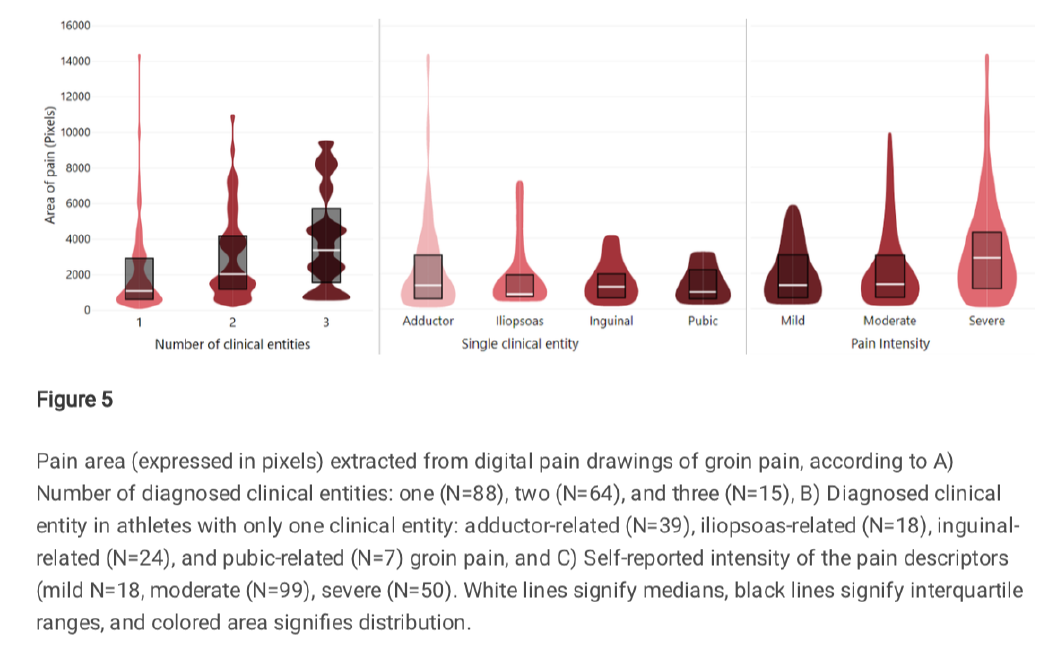
Il n’y avait pas de corrélation significative entre la durée de l’AGP et la zone pour les athlètes (p=0,59)
La fréquence de description de l’intensité de la douleur variait de légère (11%), modérée (59%) à sévère (30%).
Description de la douleur
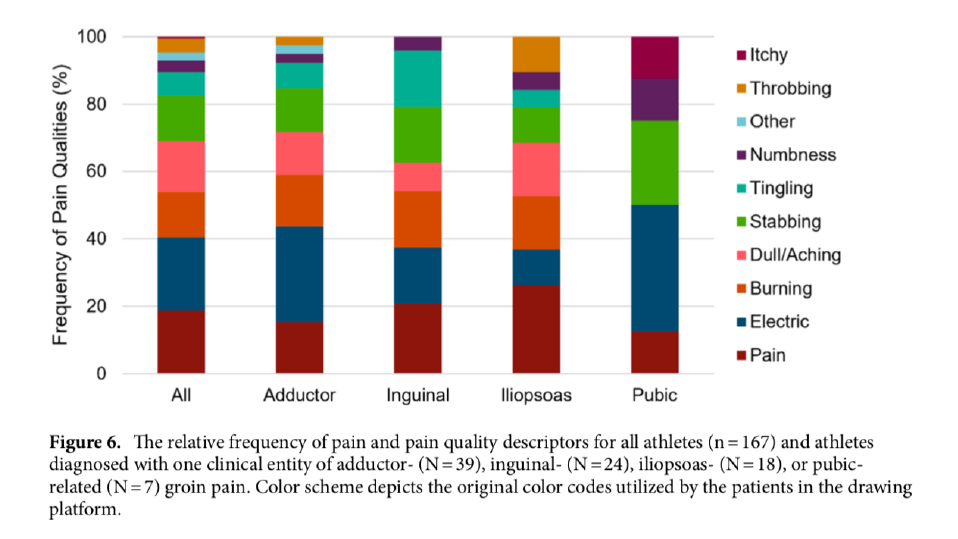
Sur les 10 options, la description du type de douleur la plus prévalente était électrique, douleur, et sourde. En excluant les descripteurs basse fréquence telle que des démangeaisons (N=1) et autres (N=4) dans l'analyse, la distribution pour les zones (en pixels) rangées dans l’ordre de chaque description était brûlure (101), sourde (90), douleur (89), pulsatile (87), fourmillement (84), électrique (84), lancinante (62) et engourdissement (34). En excluant les AGP pubis (n=7) dû à leur faible nombre, il n’y avait pas de différence significative dans les descriptions de la douleur en fonction de l’entité clinique. (p00.89)
Discussion
L’étude a démontré la localisation et le type de douleur pour les 4 entités cliniques et une deux ou 3 entités cliniques combinés chez les patients souffrants d’AGP. Comme le montre les images de superposition de la douleur, la distribution de la douleur rapportée et les types de douleur varient entre les 4 entités cliniques. La douleur rapportée la plus fréquemment était de type électrique, sourde/douloureuse et brulure et il n’y avait pas de différence significative dans ces caractéristiques entre les entités. La région douloureuse était plus grande lorsque le nombre d’entités augmentait et les douleurs bilatérales avaient aussi une surface plus grande que les unilatérales. Dans cette cohorte, les douleurs d’intensité modérée et sévère étaient plus fréquentes que les douleurs légères.
Comme attendu, les athlètes classés avec une entité clinique avaient une aire de douleur plus faible que ceux présentant de multiples entités, alors qu’il n’y avait pas de différence significative d’aire entre les différentes entités cliniques uniques. L’opinion actuelle est que l’AGP démarre dans une localisation et peut s’étendre ou évoluer vers de multiples entités.
Ces distributions de la douleur pour chaque entité clinique supportent la notion que différentes structures anatomiques puissent conduire la douleur dans la région de l’aine, ce qui peut nous aider dans notre compréhension de la pathologie et de l’étiologie. Seule l’entité ilio-psoas n’était pas localisée à la position anatomique du muscle mais s’étendait fréquemment vers la symphyse pubienne, dans la lignée du ligament inguinal. De plus, les attentes des auteurs que les athlètes avec des AGP de type inguinale pouvaient rapporter des douleurs au niveau du scrotum n’ont pas été confirmées. L’implication potentielle de la branche du nerf genitofémorlae peut alors être questionnée sur la base de ces résultats.
Comme attendu, les athlètes classés avec une entité clinique avaient une aire de douleur plus faible que ceux présentant de multiples entités, alors qu’il n’y avait pas de différence significative d’aire entre les différentes entités cliniques uniques. L’opinion actuelle est que l’AGP démarre dans une localisation et peut s’étendre ou évoluer vers de multiples entités.
Des athlètes avec de multiples entités avaient plus fréquemment des douleurs bilatérales, dont moins de la moitié de ceux-ci présentaient des douleurs symétriques. En comparaison, les athlètes souffrant d’AGP bilatérales de type adducteurs avaient des douleurs symétriques, indiquant une pathologie sous-jacente similaire pour cette entité. Ceci est similaire à ce qui a été démontré dans les rapports de symétrie de douleur chez les patients souffrant de syndrome fémoro-patellaire bilatéral. En contraste, seuls quelques athlètes avec une AGP inguinale bilatérale avaient des douleurs symétriques. Ceci pourrait indiquer qu’il peut y avoir des pathologies sous-jacentes différentes au sein de cette entité chez un même individu, même si d’autres éléments tels que l’intensité de la douleur peuvent expliquer cette différence.
Conclusion
Les patients avec Longstanding groin Pain (LSGP) présentent des distributions de douleur consistantes avec les surfaces décrites par les entités cliniques adducteur, inguinal et pubis.
Pour les AGP de type ilio-psoas, la douleur s’étendait plus médialement. Ceci soutien l’utilisation du regroupement de patient en accord avec les entités cliniques pour différencier la localisation de la douleur. Au niveau individuel, il existait des chevauchements sur les délimitations des dessins de la douleur rapportée par le patient renforçant le challenge de distinguer le type d’AGP en se basant uniquement sur la douleur rapportée seulement. La douleur rapportée le plus fréquemment était de type électrique et sourde mais il n’y avait pas de différences considérables entre les entités. Ceci signifie que le type de douleur ne peut pas aider dans le diagnostic du type d’AGP.
L'article
Digital body mapping of pain quality and distribution in athletes with longstanding groin pain. Andreas Serner, Gilles Reboul, Olivier Lichau, Willem Heijboer, Zarko Vuckovic Shellie Ann Boudreau https://doi.org/10.1038/s41598-022-13847-1


