- Préconiser l’EBP ce n’est pas traduire des conclusions d’abstract et les partager.
- Cela n’est pas rassembler non plus des bouts d’études comme des puzzles mal emboités et conclure par une désinformation.
- Encore moins citer 3 consensus récents sur des sujets différents en dictant la voie à suivre.
- On confond encore trop souvent l’approche scientifique, le scientisme, les publications, la vulgarisation, la désinformation et la réelle définition de l’EBP. Les réseaux permettent d’accéder pour certains à ce qui pourrait s’apparenter à une aura qu’ils n’auraient jamais eu. On s’y invente des expériences, un CV, et des savoirs et on y dicte, pourtant sans aucune démarche factuelle, ce qu’il faut faire tout en critiquant ce que les autres font.
Kinesport depuis plus de dix ans essaye d’adopter une démarche la plus factuelle possible que je vais tenter d’expliquer. Si on veut être totalement honnête, cela n’a pas été simple. On a fait face et on fera face à certaines maladresses et difficultés. Dans notre secteur professionnel, où l’empreinte des techniques qui fonctionnent sans preuve est très ancrée, la tâche se veut encore plus difficile. Si l’on souhaite avancer sereinement, la kinésithérapie n’a nul besoin de commerciaux de l’EBP, qui n’aura que pour conséquences une dichotomie de la profession entre ceux qui soi-disant pratiquent l’EBP de ceux qui ne le pratiquent pas. C’est pour cette raison que l’on commence à lire des termes très (trop) forts sur les réseaux « vous les gens de l’EBP », les « ayatollah de l’EBP »… D’une part c’est dommage, et d’autre part ce n’est ni la réalité, ni le besoin. Beaucoup de professionnels qui pourtant souhaitent améliorer leur pratique avec un raisonnement clinique basé sur les preuves et une pratique factuelle, vont se braquer et faire chemin inverse. Ils n’attendent pas qu’on leur dise que ce que qu’ils font est nul, mais plutôt comment améliorer ce qu’ils font déjà.
Mais pourquoi est-ce si difficile ?
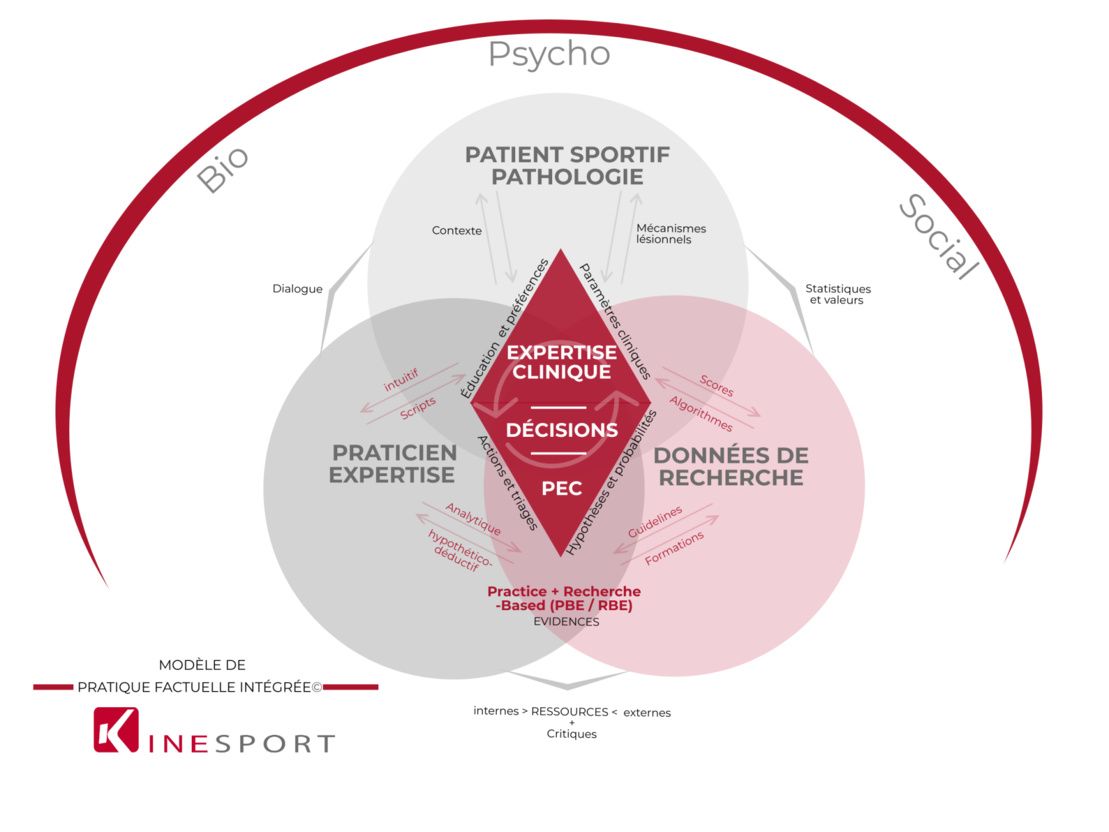
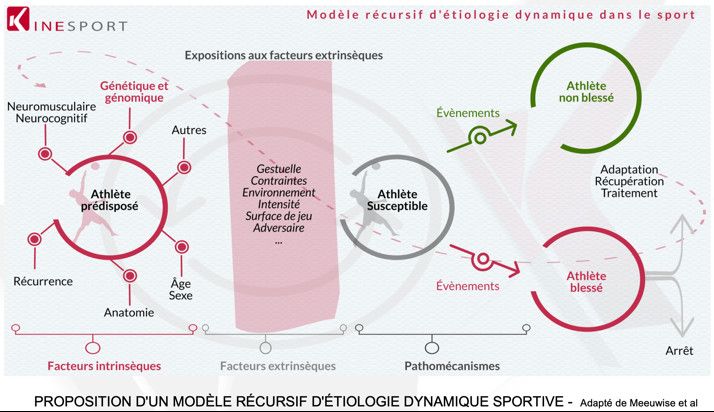
EBP, Raisonnement clinique, guidelines et définitions
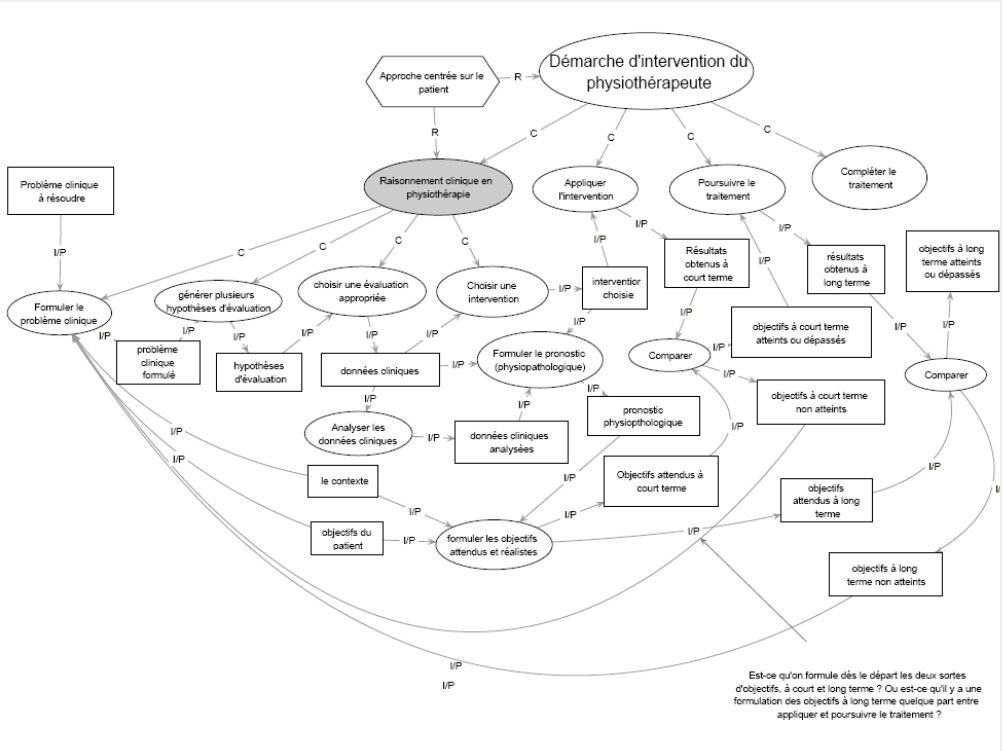
Le raisonnement clinique est "l'ensemble des processus de pensée et de prise de décision qui permet au clinicien de proposer une prise en charge dans un contexte spécifique de résolution de problème de santé ".(Higgs.)
Le raisonnement clinique en physiothérapie est "le processus systématique, rigoureux et cohérent d’analyse, de synthèse et de classification de l’information recueillie lors de l’évaluation d’un patient et qui conduit à émettre une conclusion, la plus juste possible, concernant le problème de santé pour lequel le patient consulte". (Comité d’étude sur le diagnostic en physiothérapie (Hébert et coll.))
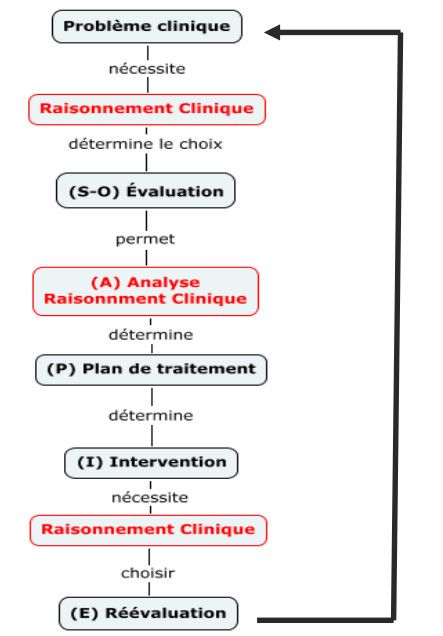
Déroulement
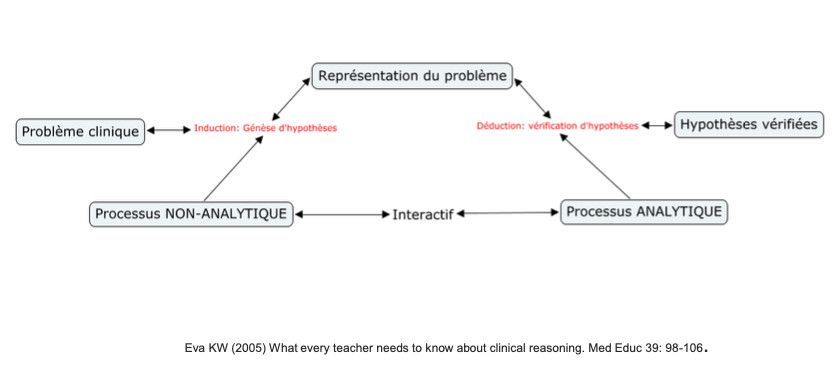
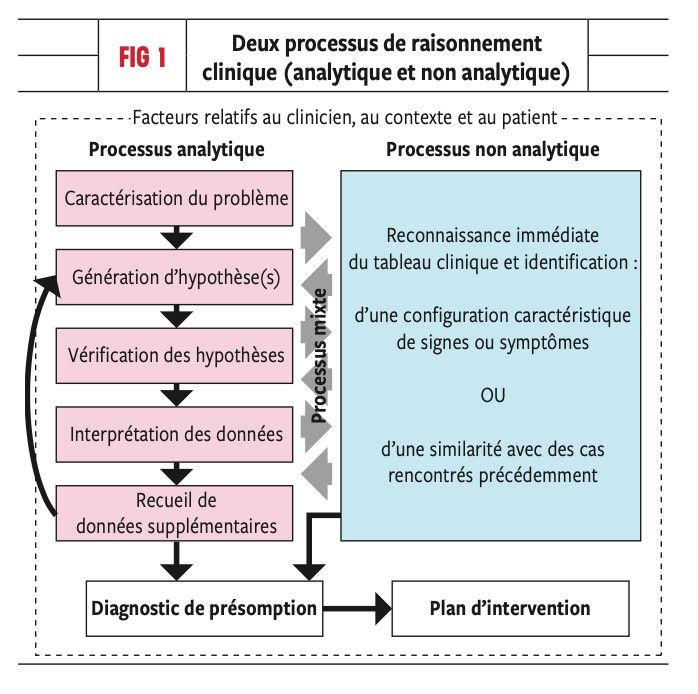
Processus mixte
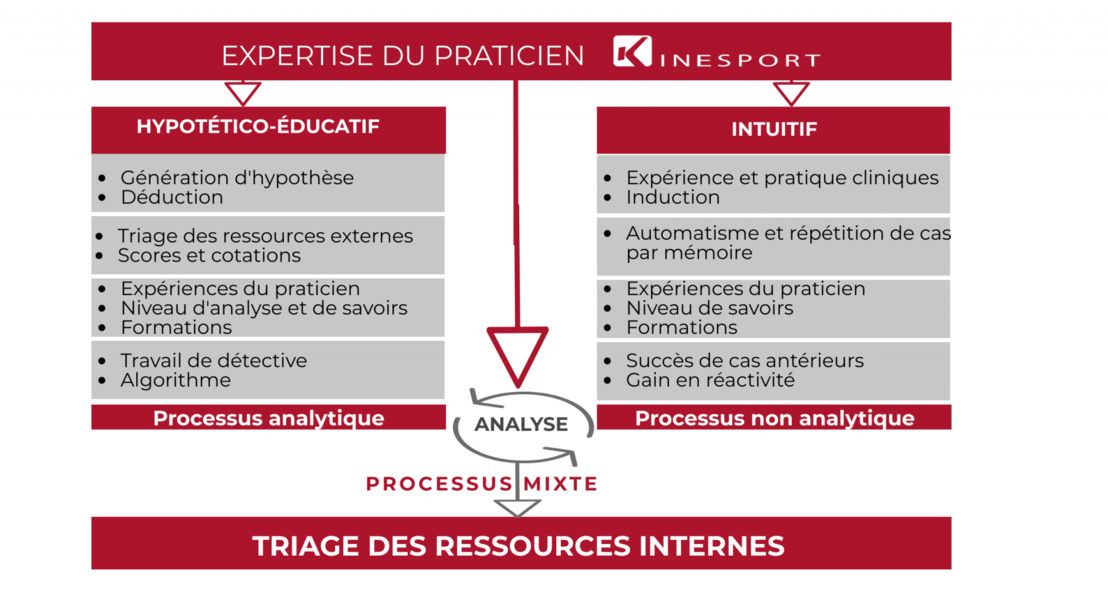
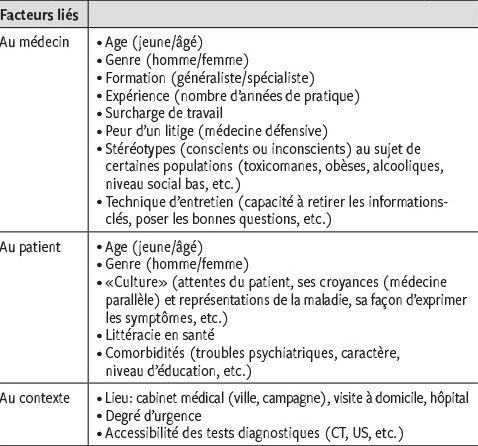
Facteurs modifiant le raisonnement clinique
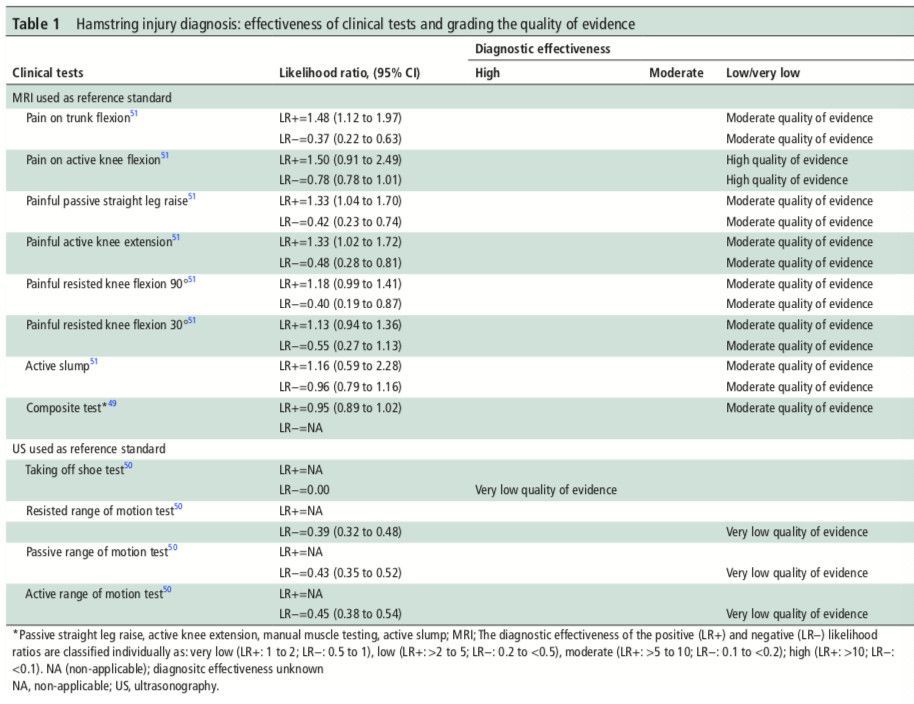
PHYSIOTHÉRAPIE BASÉE SUR LES PREUVES ET SCORES CLINIQUES
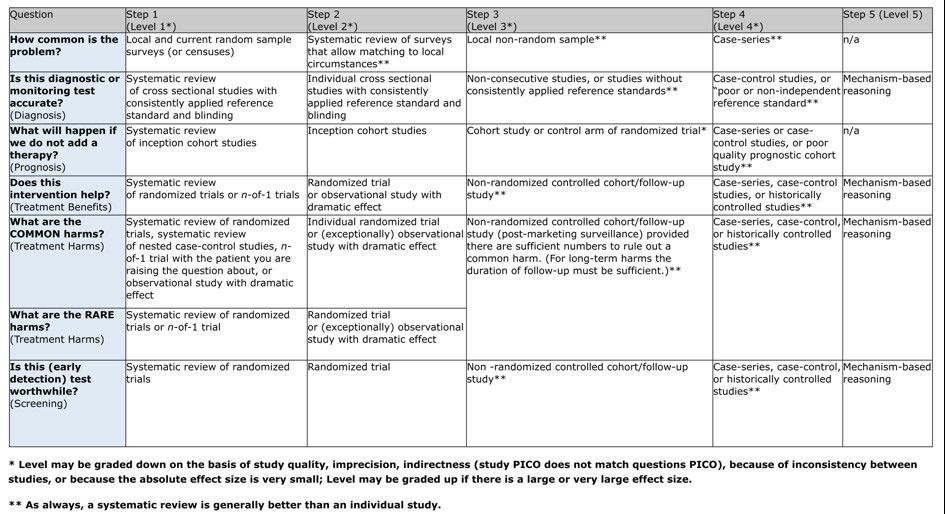
EBP, les limites
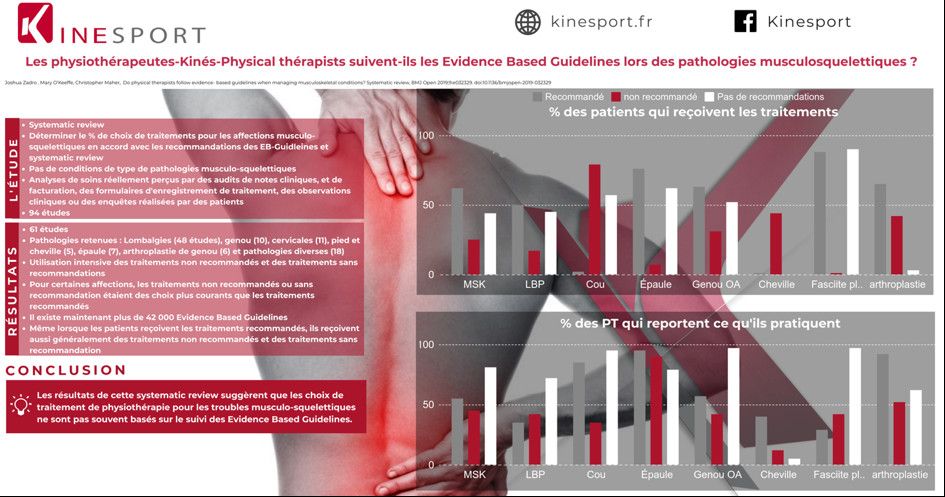
Pratique de l'EBP : un constat
Les Guidelines
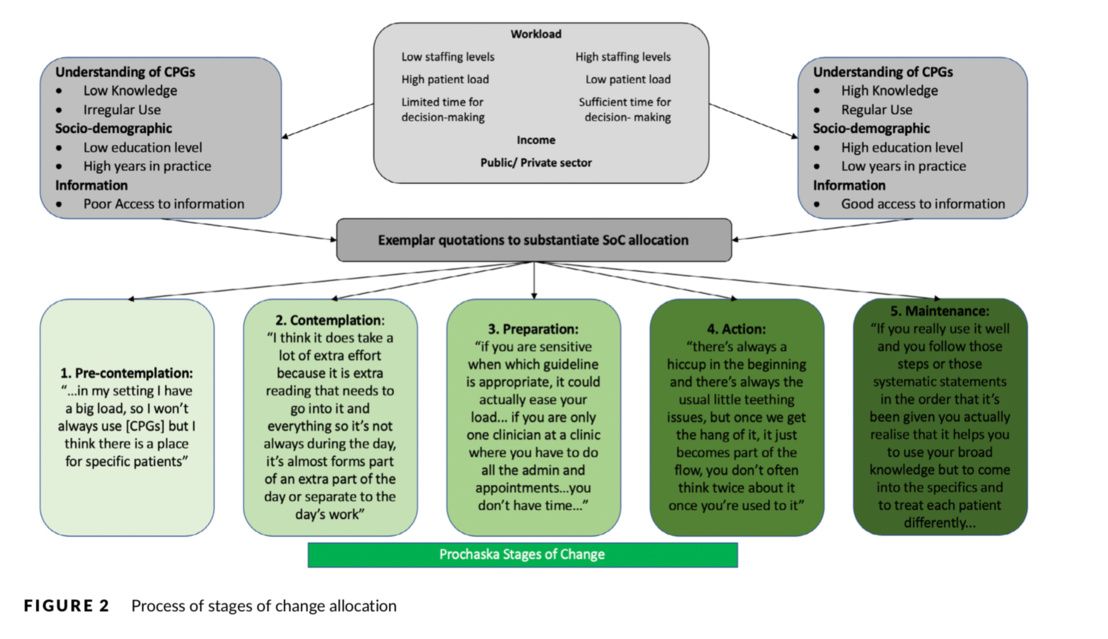
Ils ont constaté que :
Cela signifie que la contrainte temps n'est pas aussi forte pour tout le monde, et que l'enseignement à la pratique des Guidelines doit être adapté au profil de chaque professionnel de santé et son niveau d'acceptation du changement.
Selon Stander et al. :
- Certains participants n'avaient pas une compréhension claire des Guidelines, et parmi ceux qui en avaient une, tous n'étaient pas prêts à les mettre en œuvre dans la pratique.
- À l'inverse, parmi les personnes qui ne comprenaient pas bien les Guidelines, certaines voulaient appliquer les meilleures preuves à leur pratique et n'étaient pas sûres de le faire.
- Le nombre d'années de pratique n'est pas lié à la mise en œuvre des Guidelines dans sa pratique.
- Que le niveau d'acceptation et des contraintes est dépendant de son niveau d'acceptation du changement (transtheoretical model of stages of change (SoC))
- Le "manque de temps" est un obstacle fréquemment signalé (seuls 5 physios ont déclaré ne pas reconnaitre cette contrainte temps comme un obstacle) tout autant que la compréhension de l'assimilation du besoin des applications et la contrainte budgétaire.
Cela signifie que la contrainte temps n'est pas aussi forte pour tout le monde, et que l'enseignement à la pratique des Guidelines doit être adapté au profil de chaque professionnel de santé et son niveau d'acceptation du changement.
Selon Stander et al. :
- Pour les personnes qui ne sont pas prêtes à modifier leurs comportements en matière de pratique clinique, les déclarations relatives au "manque de temps" peuvent être liées à la faible priorité accordée à la prise en compte des données probantes, ou au manque de sensibilisation à la nécessité de changer, ou encore à l'absence d'incitations à apporter des changements.
- Pour les personnes qui envisagent de modifier leurs comportements de mise en œuvre des données, les déclarations relatives au "manque de temps" peuvent être liées à un manque perçu de compétences et/ou de connaissances, à des préoccupations quant à la manière d'entamer un processus de changement dans leur contexte local, ou à un manque perçu de soutien de la part des collègues ou de la direction.
- Pour les personnes qui adoptent un changement de comportement, le "manque de temps" peut être lié à des priorités concurrentes d'apprentissage et d'action ou au fait de faire suffisamment d'incursions dans la charge de travail actuelle pour établir et maintenir les pratiques modifiées.
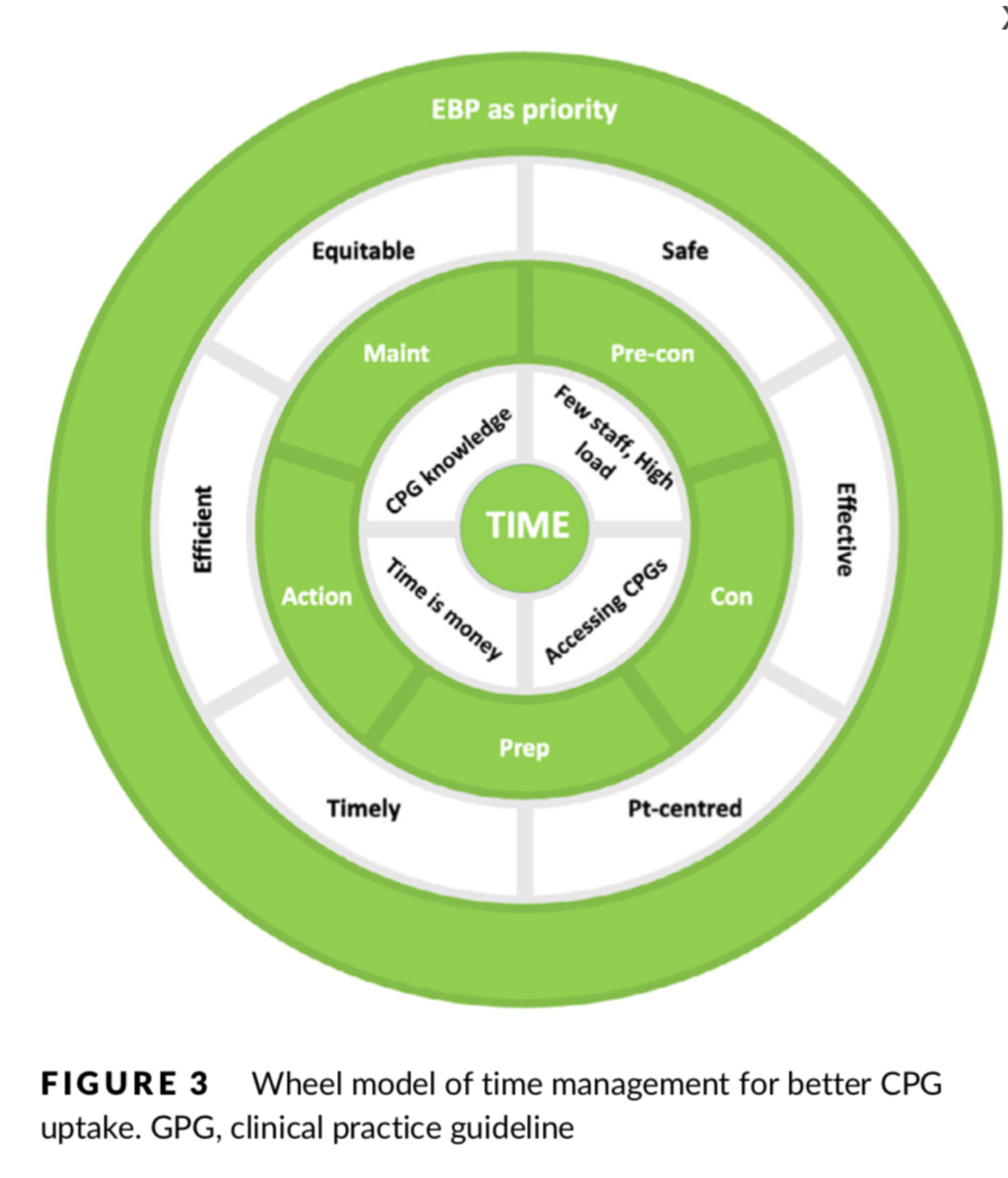
Le modèle de gestion du temps pour une meilleure utilisation des Guidelines propose une nouvelle approche pour aider les spécialistes de la mise en œuvre des données probantes et les cliniciens à déterminer comment progresser dans le cadre du SoC et des barèmes pour améliorer l'utilisation des Guidelines. Lorsque les cliniciens peuvent déterminer leur niveau de préparation à l'utilisation des Guidelines, ils sont alors en mesure de choisir la stratégie qui leur permettra d'aller de l'avant et d'améliorer ou de maintenir leur utilisation. La force du modèle proposé est qu'il fournit des conseils sur la manière de faire passer un individu par les différents SoC en déterminant où se situe son SoC par rapport aux obstacles perçus à l'utilisation des Guidelines, mais aussi en considérant les critères de qualité des soins de santé. Cela garantit une capacité croissante de prise de décision clinique à la lumière des meilleures données de recherche disponibles. L'une des faiblesses de ce modèle est qu'il ne tient peut-être pas compte de la fluidité de l'aptitude au changement des personnes qui vont et viennent entre les différents SoC, tout en rencontrant différents obstacles à l'utilisation optimale des GPC.
Il est essentiel d'adopter et de mettre en œuvre des pratiques fondées sur des données probantes pour améliorer la pratique professionnelle et maintenir les normes. En comprenant ce que l'on entend par "manque de temps", cela peut indiquer le soutien spécifique requis par les professionnels à différents stades de la modification de leurs comportements.

La pratique comme niveau de preuves.
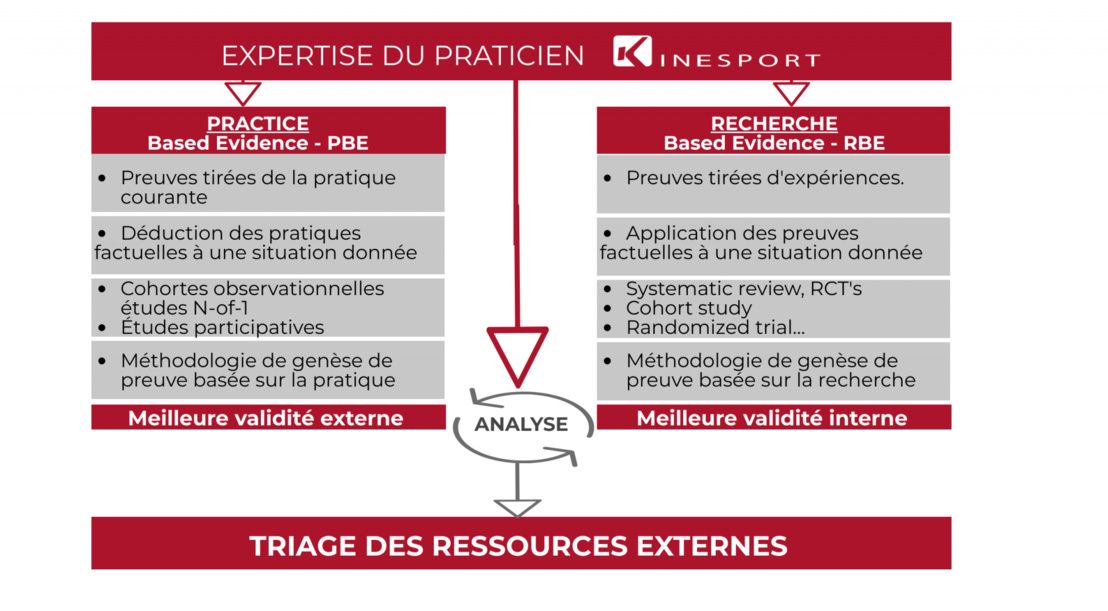
Practice-Based Evidence (PBE)
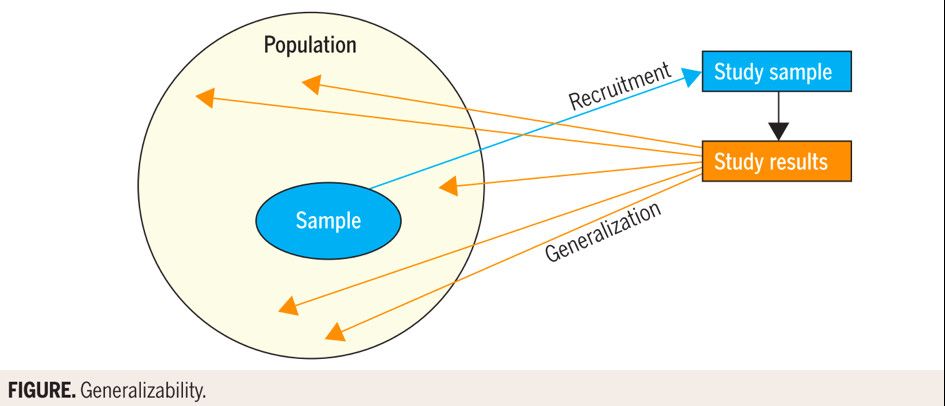
La PBE prend sa place et son intérêt à cette « frontière », entre généralisabilité et validité externe / validité interne. Horn et ses coauteurs ont publié "Practice-based evidence research in rehabilitation : An alternative to randomized controlled trials and traditional observational studies" en 2012 dans le journal Archives of Physical Medicine and Rehabilitation. Cette équipe basée à Salt Lake City rappelle premièrement que dans les études PBE, les preuves sont tirées de la pratique courante par rapport à l'EBP où les preuves sont le plus souvent tirées d'études expérimentales (RCTs). Les études PBE sont des études de cohortes observationnelles qui tentent d'atténuer les faiblesses traditionnellement associées à ce type d’études. De manière synthétique, la conception des études PBE tente de minimiser les menaces à la validité interne en essayant de collecter des informations sur toutes les variables du patient - démographiques, médicales, fonctionnelles et socio-économiques - qui pourraient expliquer les différences de résultats. Par ailleurs, un facteur qui distingue l'étude PBE de la plupart des autres études observationnelles est la participation importante des cliniciens : ce sont des études participatives qui rapprochent cliniciens et chercheurs.
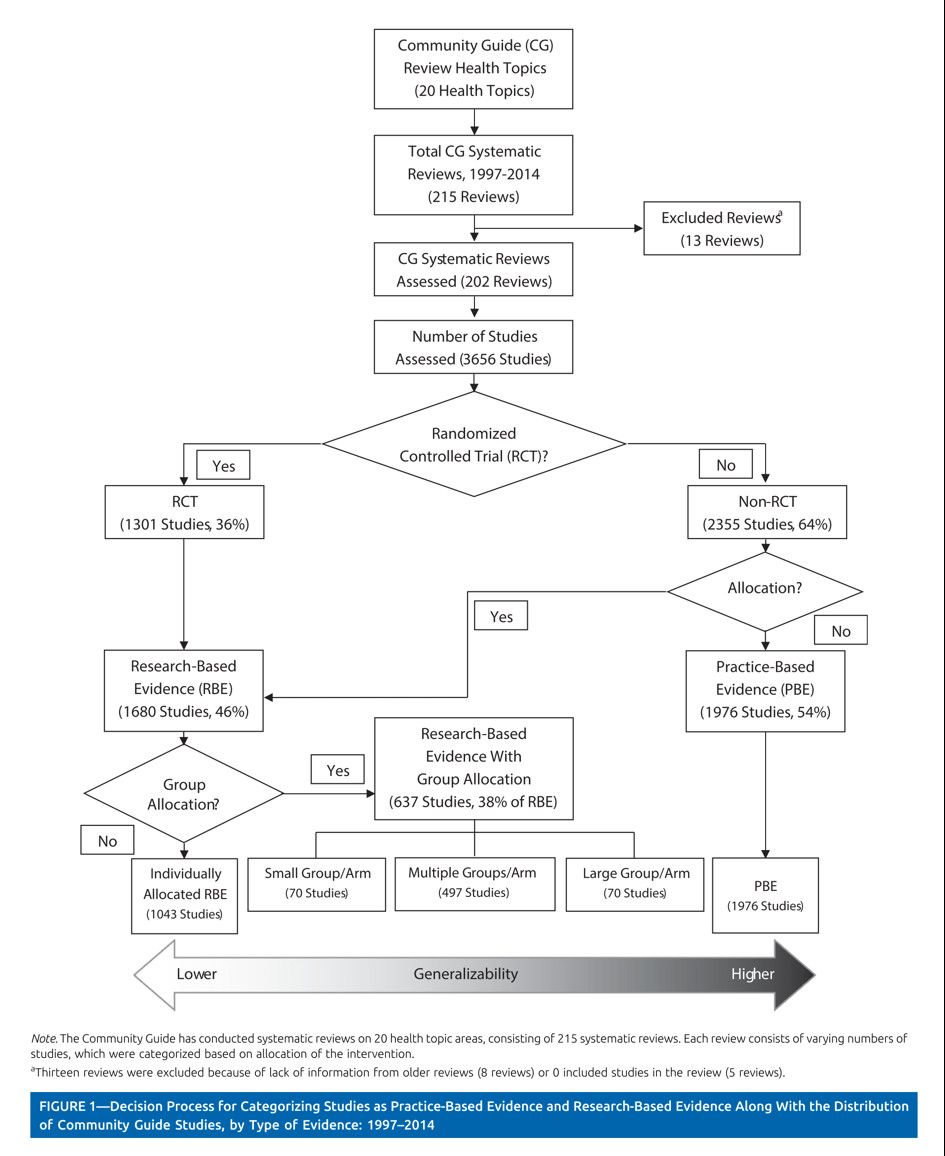

EBP PBE : une association complémentaire
DEVENIR EXPERT KINESPORT UNE DÉMARCHE OPTIMALE ?
À travers ces explications, force est de constater que la gestion du raisonnement clinique est un moyen professionnel qui nécessite de l'application, des connaissances et de la logique. KINESPORT vous propose le juste équilibre selon nous, pour vous simplifier dans la mesure du possible les étapes de celui-ci, et vous livre les outils adéquats pour devenir un expert en kinésithérapie du sport.
Pour cela, il faut aussi se demander ce qu’est un expert. Un expert peut se définir comme une personne détenant une grande connaissance théorique et d’excellentes habiletés pratiques (Heniff, 2016). La connaissance théorique n’est en effet pas suffisante. Bruce Weinstein est un éthicien américain auteur de plusieurs ouvrages et articles scientifiques. Dans What is an expert ? publié dans Theorical Medicine, il précise qu’il y a au moins deux sens à considérer dans l’expertise, le sens « épistémologique » et la « performance » (Weinstein, 1993). L’auteur met en lumière la distinction entre savoir « quelque chose » et savoir « comment » le réaliser : ces deux formes de savoir sont conceptuellement et logiquement distinctes l'une de l'autre et essentielles à l’expert. Par ailleurs, il précise que la qualité d’expert peut être jugée à sa capacité à justifier ses choix, par son niveau de justification.
En physiothérapie, nous devons prendre des décisions thérapeutiques, lesquelles font appel à une prise d’informations, une analyse ainsi que des actions et/ou gestes thérapeutiques. Nous justifions ces prises de décision par des preuves, une démarche apportée principalement par l’Evidence-Based Practice. Lesquelles preuves peuvent être issues de la recherche (Researched-Based Evidence) et/ou de la pratique (Practiced-Based Evidence). Par ailleurs, nous appliquons nos choix thérapeutiques à une situation donnée plaçant le patient, son contexte bio-psychosocial et la relation de soin au cœur du processus de prise de décision. Chaque phase de ce processus fait appel à l’apprentissage et/ou l’expérience permettant le développement du praticien vers les qualités pratiques et théoriques de l’expert.
La quête de l’expertise pourrait ainsi être une démarche optimale pour le kinésithérapeute du sport.